Bài viết Giải phẫu ứng dụng trong phẫu thuật thẩm mỹ vùng mông được dịch bởi Ths, Bs Nguyễn Đình Trung từ sách PHẪU THUẬT TẠO HÌNH THẨM MỸ VÙNG MÔNG của Robert F. Centeno, MD, MBAa,b,*, Aditya Sood, MD, MBAa,b, Vernon Leroy Young, MDc.
1. TỪ KHÓA
• Giải phẫu vùng mông • Nâng mông • Cải thiện đường bờ mông
• Autologous fat transfer • Brazilian butt lift • Gluteal implants
2. ĐIỂM QUAN TRỌNG
• Kiến thức vững chắc về giải phẫu vùng mông là rất quan trọng để
có thể thực hiện các thủ thuật một cách an toàn.
• Kết quả thẩm mỹ khả quan đòi hỏi sự thành thạo về giải phẫu
định khu, bất kể là áp dụng kỹ thuật nào.
3. MỐC GIẢI PHẪU QUAN TRỌNG
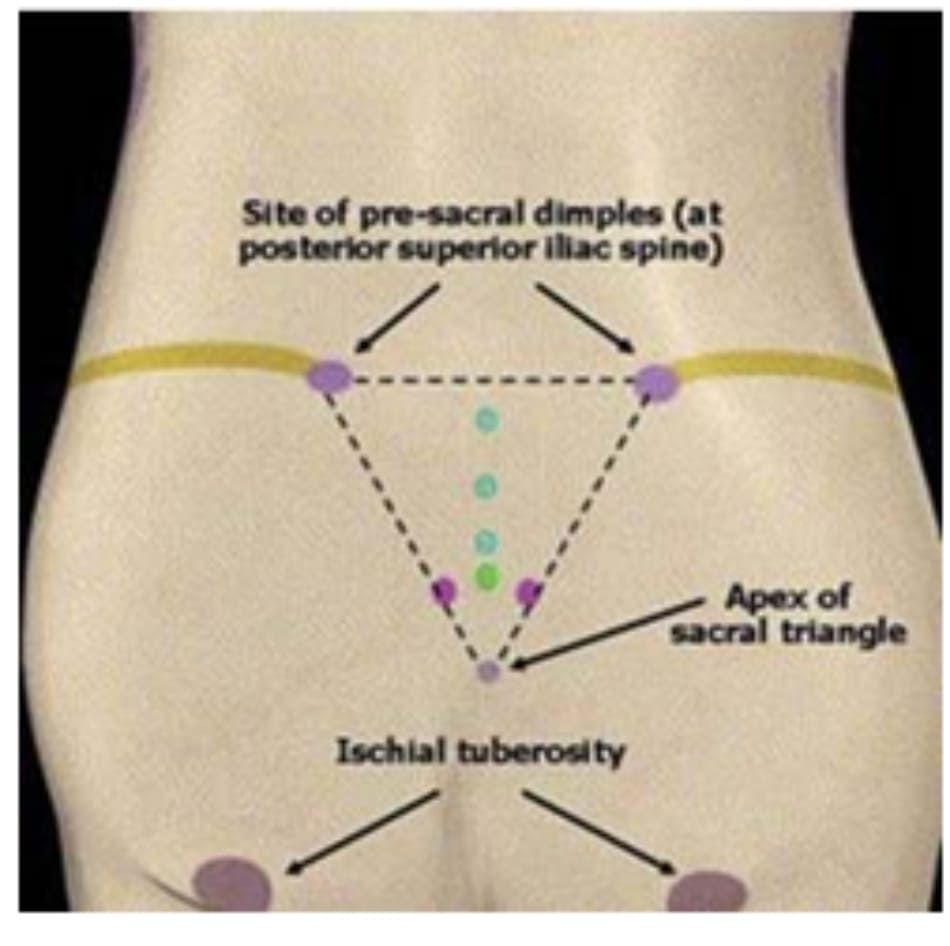

(Hình 1). Hình minh họa một số mốc giải phẫu quan trọng trên lâm sàng, liên quan mật thiết đến các thủ thuật nâng mông thẩm mỹ bằng mô đồng loại hoặc mô tự thân. Đây là những điểm thiết yếu, cung cấp kiến thức cần thiết để thực hiện phẫu thuật cũng như đánh giá sự thay đổi ngoại hình sau phẫu thuật (Hình 2).
Mào chậu, thuộc phần trên của xương cánh chậu, cũng là đường bờ phía trên của vùng mông, là mốc giải phẫu có thể sờ thấy được và cũng là đường định hướng để tạo đường rạch trong phẫu thuật nâng mông sau hoặc tăng kích thước vòng ba (CBL) bằng mô tự thân (AGA) (vui lòng xem bài báo của Robert F. Centeno ”kỹ thuật chuyển vạt kiểu ria mép trong thủ thuật nâng mông” để nắm rõ hơn vấn đề này). Vị trí đường mổ có thể thay đổi ở trên hoặc dưới mào chậu tùy từng trường hợp để đạt được kết quả như mong muốn sau phẫu thuật.
Khi quan sát vùng mông từ phía sau, chúng ta sẽ thấy hai vị trí lõm vào so với bề mặt mông. Đó là vị trí hai gai chậu sau trên (PSIS). Đây là kết quả của hội lưu bao gồm PSIS, các cơ đa nhánh (nhiều bó cơ nhỏ hơn gộp thành), mạc thắt lưng- chậu và điểm bám của cơ mông lớn. Những chỗ lõm vào này là đặc điểm quan trọng, quyết đinh tính thẩm mỹ của vùng mông, nên cần được bảo tồn khi phẫu thuật đồng thời bộc lộ được chúng ra sau các liệu trình thẩm mỹ.
Những chỗ lõm này cấu thành nên tam giác cùng, bao gốm 3 điểm là 2 PSIS ở hai bên và xương cụt ở phía dưới. Bảo tồn được tam giác cân này là mấu chốt của thẩm mỹ vùng mông, và nếu có thể thì nên bộc lộ rõ các cạnh của chúng để chúng ta có thể dễ dàng nhìn thấy được các cạnh khi nhìn từ phía sau (Hình 3). Để cải thiện vùng này, nên tập trung hút mỡ và nâng mông sao cho các cạnh của chúng có xu hướng lõm vào phía trong lòng tam giác cùng (Hình 3). Bài báo gốc của đơn vị phẫu thuật thẩm mỹ vùng mông được mô tả ở ảnh 4, nêu chi tiết cách ‘chỉnh hình’ tam giác cùng.

Tam giác cùng luôn phải được đánh dấu trước khi phẫu thuật nâng mông bằng implant và các cạnh được coi như đường giới hạn phía bên trong của đường bóc tách (Hình 5). Vị trí implant ở dưới cơ, trong cơ, và dưới cân liên quan tới các cấu trúc cân cơ được mô tả trong Hình 6.



Một mốc giải phẫu quan trọng khác là vị trí lõm của mấu chuyển lớnở2 bên mông,được hình thành từ mấu chuyển lớn và điểm bám của cơ vùng đùi cũng như vùng mông, bao gồm cơ mông nhỡ, cơ rộng ngoài cơ tứ đầu đùi, và cơ mông lớn. Chỗ lõm này cũng là một vị trí giải phẫu quan trọng trong phẫu thuật tạo hình, giúp đem lại nét đẹp thẩm mỹ. Ở một số nhóm dân tộc (như người Mỹ gốc phi và Mỹ gốc Tây ban nha) thì không thích điểm lõm này xuất hiện, và thường mong muốn lấp chúng đi khi tạo hình thẩm mỹ.
Nếp lằn mông đóng vai trò là giới hạn dưới của mông, được hình thành bởi các lớp cân dày bám từ vùng đùi và chậu, đi qua lớp cân nội cơ tới vùng da.
Những cấu trúc này tạo ra nếp gấp sâu, cố định ở phía dưới của mông. Chiều dài và mức độ hiện hữu của nếp gấp này đóng vai trò quan trọng trong thẩm mỹ vùng mông. Nếp gấp này quá dài chứng tỏ đây là một vùng mông đã lão hóa, sa và teo với sự xuất hiện của vùng da và tổ chức thừa dưới da. Ngược lại, nếp lằn mông ngắn chứng tỏ mông còn đầy đặn, căng tròn và trẻ trung. Ụ ngồi, mặc dù không thuộc vùng mông nhưng lại là vị trí tiếp xúc với bề mặt khi chúng ta ngồi.
4. PHÂN BỐ MỠ DƯỚI DA
Vùng mông người nhô ra hơn so với cơ thể có thể là do sự thích nghi trong quá trình tiến hóa để phù hợp với tư thế đứng thẳng và vận động bằng hai chân. Hầu hết phần nhô ra này bắt nguồn từ khối lượng cơ mông, chúng khá lớn so với phân vùng giải phẫu, chưa kể cột sống thắt lưng cong ra trước, làm cho vùng mông có xu hướng đưa ra phía sau một cách tương đối. Lượng mỡ dưới da cũng góp phần tạo nên hình dáng tròn trịa của mông. Lượng chất béo này kết hợp với các lớp cân vùng mông, hình thành nên đường viền phía dưới mông, được biết tới với cái tên nếp lằn mông. Lượng mỡ này ở nữ thường cao hơn nam, trẻ sơ sinh cao hơn người lớn và một số nhóm dân tộc cao hơn các nhóm còn lại. Người ta mặc nhiên cho răng điểm khác biệt ở mô mỡ dưới da đóng vai trò quan trọng trong việc đệm đỡ vùng mông khi ngủ ở tư thế nằm ngửa và phát triển như một cơ chế thích ứng để tản nhiệt trong khi vẫn duy trì đủ lượng mỡ cho cơ thể.
Phân bố mỡ đãđược nghiên cứu bằng nhiều phương pháp khác nhau ở cả nam và nữ. Các loại hình cơ thể đã được chia thành 3 loại chính: android (dạng nam), gynoid (dạng nữ) và dạng trung gian. Tác động của việc giảm cân, lão hóa và sức ảnh hưởng của giới tính đối với các loại hình cơ thể cũng đã được nghiên cứu. Khi phụ nữ già đi và đến tuổi mãn kinh, họ có xu hướng béo trung tâm, và chuyển từ loại hình nữ thành loại hình nam. Sự khác biệt lớn nhất trong phân bố mỡ dưới da ở phụ nữ trẻ tuổi so với lớn tuổi là tại khu vực eo và giữa mấu chuyển. Hơn nữa, béo phì làm tăng xu hướng chuyển dịch loại hình từ nữ thành nam hoặc phân bố mỡ từ ngoại vi về trung tâm (béo bụng). Điều này giải thích tại sao loại hình cơ thể và cách phân bố lượng chất béo luôn đồng nhất ở những người đang trong liệu trình giảm cân hiệu quả.
Những thay đổi về phân bố mỡ ở mông liên quan đến quá trình lão hóa và tăng cân đã được nghiên cứu về khía cạnh sinh trắc hoặc và điện quang học. Một cuộc điều tra trên 115 phụ nữ chọn ngẫu nhiên trong độ tuổi từ 17 đến 48 cho thấy những thay đổi có ý nghĩa thống kê trong một số thông số đo lường.
Tăng cân làm gia tăng kích thước vòng ba cả về chiều cao lẫn chiều rộng, kéo dài đường liên mông và rút ngắn nếp lằn mông. Lão hóa, yếu tố độc lập với tăng cân, lại làm tăng chiều cao của mông, kéo dài đường liên mông cũng như nếp lằn mông. Hai yếu tố này có liên quan tới tình trạng sa mông qua nếp lằn mông. Trong khi việc tăng cân làm tăng chiều rộng của mông thì lão hóa lại có tác động ngược lại. Những sự thay đổi của mô mỡ dưới da và phân bố mỡ liên quan tới độ đàn hồi của da và cân được cho là lý do để giải thích cho những phát hiện trên.
5. GIẢI PHẪU CÂN
Sa mông được cho là do 3 tình trạng: thứ nhất là giảm khối lượng, thứ hai là da chùng và thứ 3 là do sự lỏng lẻo các lớp cân. Các lớp cân (hình 7) này tương tự như hệ thống cân nông đã được mô tả bởi Lock-wood. Việc cắt bỏ và ‘thu gọn’ lớp cân lỏng lẻo này không chỉ giúp loại bỏ tình trạng sa mà còn là những bước chính của thủ thuật CBL (có hoặc không có kèm AGA). Lớp cân sâu của cơ mông lớn là lớp cân quan trọng trong thủ thuật nâng mông bằng mô tự thân. Chúng cũng được coi như một lớp cân quan trọng, giúp duy trì vị trí mô cấy trong thủ thuật nâng mông bằng implant dưới cân. Lớp cân nông và cân sâu kết nối chặt chẽ với nhau để hình thành nên nếp lằn mông. Đây là đường giới hạn dưới của vùng mông và cũng là cấu trúc khó tái tạo bằng phẫu thuật đơn thuần.
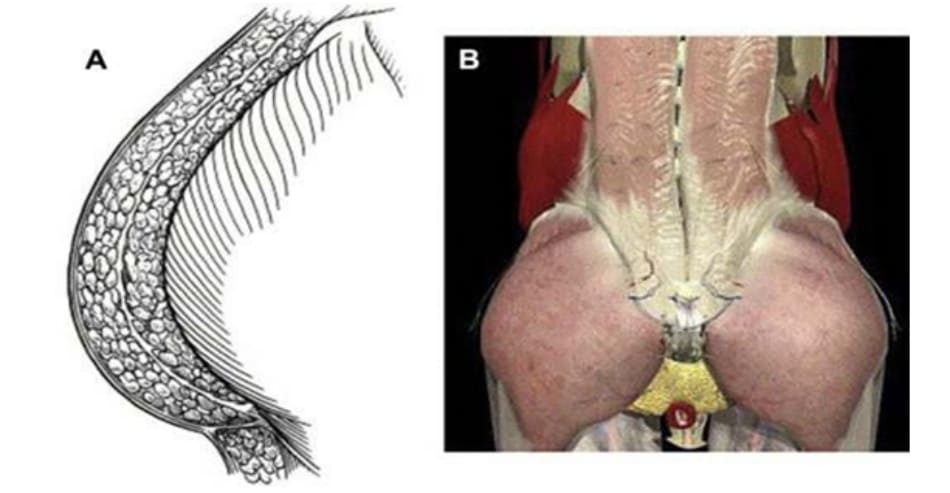
6. MẠCH MÁU – THẦN KINH
Sự toàn vẹn cấu trúc giải phẫu phần thân bên, thân sau và vùng mông là yếu tố quan trọng để thực hiện CBL hoặc các thủ thuật nâng mông. Hai dây thần kinh chậu hạ vị và chậu bẹn là nhánh của thân L1 và xuất phát từ đám rối cùng (Hình 8). Những dây thần kinh này di chuyển vào trong, xuống dưới, giữa cơ ngang bụng và cơ chéo bụng trong. Dây thần kinh chậu hạ vị chia ra nhánh bì ngoài và bì trước, chi phối cho vùng trước trên xương mu (bẹn bụng) và vùng mông bên (mũ chậu). Mối khâu 3 điểm hoặc mối quilting sẽ được sử dụng để đóng phần mông bên, giúp giảm khoảng chết giải phẫu. Các biến thể giải phẫu của thần kinh chậu bẹn, thần kinh chậu hạ vị và thần kinh đùi bì ngoài (LFCN) có ý nghĩa lâm sàng quan trọng vì chúng chi phối vùng mông bên, đùi và bụng trước dưới, sẽ cần chú ý bảo tồn chúng khi phẫu thuật. Nhiều nghiên cứu đã chỉ ra rằng những dây thần kinh này có thể thay đổi đáng kể. Trong một nghiên cứu giải phẫu các tử thi, Whiteside và các đồng nghiệp xác định rằng, trung bình dây thần kinh chậu bẹn đi trong thành bụng khoảng 3.1 cm về phía trong và 3.7 cm về phía dưới, hướng tới vị trí gai chậu trước trên (ASIS) và kết thúc tại vị trí cách 2.7 cm so với đường giữa, trên khớp mu 1.7 cm. Thần kinh chậu hạ vị Thì đi trong cơ thành bụng khoảng 2.1 cm về phía trong và khoảng 0.9 cm dưới ASIS, kết thúc tại vị trí cách đường giữa 3.7 cm và trên củ mu khoảng 5.2 cm.

Một nghiên cứu khác cũng giải phẫu tử thi cho thấy vị trí của thần kinh chậu hạ vị liên quan với ASIS có thể thay đổi từ 1.5 cm tới 8 cm ở phía bên phải và từ 2.3 tới 3.6 cm về phía bên trái. Thần kinh chậu bẹn và mối tương quan của chúng tới ASIS có thể thay đổi từ 3 tới 6.4 cm về bên phải và 2 cm tới 5 cm về bên trái. Một nghiên cứu trên 110 bệnh nhân đã phẫu thuật thoát vị xác định rằng đường đi của 2 dây thần kinh này phù hợp với mô tả trong giải phẫu khoảng 41.8% số trường hợp, do đó phần còn lại có sự khác biệt. Hầu hết các biến thể liên quan tới góc tách nhánh từ L1, sự phân chia, sai lệch nguồn gốc (không xuất phát từ L1), các đường rạch thực hiện CBL ở hoặc ở dưới nếp bẹn đều có thể có nguy cơ ảnh hưởng tới dây thần kinh này. Nhánh bì ngoài của dây chậu hạ vị và thần kinh gian sườn cũng có thể bị ảnh hưởng trong quá trình phẫu thuật. Điều này có thể xảy ra nếu cơ chéo bụng ngoài được ‘thít chặt’ quá mức để cải thiện vòng eo hoặc nếu nhánh phụ của dây này đi vào các lớp sâu của thành bụng. Tuy nhiên, trong 18/64 ca, dây thần kinh chậu bẹn đều nằm nông ở lớp cơ chéo bụng ngoài và nằm nông so với ống bẹn.
LFCN và các tổn thương của chúng được mô tả năm 1885. Chứng đau đùi dị cảm là hội chứng lâm sàng gây ra bởi tình trạng đè ép hoặc tổn thương LFCN, được mô tả bởi tình trạng mất cảm giác, đau bỏng buốt và tăng cảm ở vùng da chi phối. Thông thường, dây này nằm phía trước ASIS và phía dưới dây chằng bẹn. Aszmann và cộng sự đã chỉ ra rằng có 4% số tử thi họ giải phẫu là dây thần kinh này đi ra phía sau ASIS và đi qua mào chậu. Ở một nghiên cứu giải phẫu tử thi khác, Grotharus và cộng sự đã chứng minh rằng LFCN dễ bị tổn thương nếu phẫu thuật ở khu vực từ ASIS đi khoảng 7.3 cm vào trong và khoảng 11.3 cm đi xuống, nhưng trên cơ may.
Cảm giác vùng mông và thân bên đến từ một số dây: các nhánh gian ngành sau L3 L4 thuộc thần kinh cùng, các nhánh bị của thần kinh chậu hạ vị đi từ thân L1, và thần kinh mông trên xuất phát từ thân L1, L2, L3 và đi qua mào chậu (Hình 8, Hình 9). Cảm giác da được truyền bởi các dây thần kinh này tạm thời bị gián đoạn trong và sau CBL hoặc AGA một thời gian ngắn. Bệnh nhân nên được yêu cầu thay đổi tư thế thường xuyên và tránh sử dụng miếng đệm sưởi để tránh loét do đè ép hoặc hoại tử do nhiệt.

Tưới màu cho da vùng mông chủ yếu bởi các nhánh của động mạch mông trên và mông dưới, cả hai nhánh này đều tách từ động mạch chậu trong (Hình 10). Vùng thắt lưng chậu cũng được cấp máu từ các động mạch vùng thắt lưng. Trong các phẫu thuật cần phải hi sinh 1 số nhánh này.
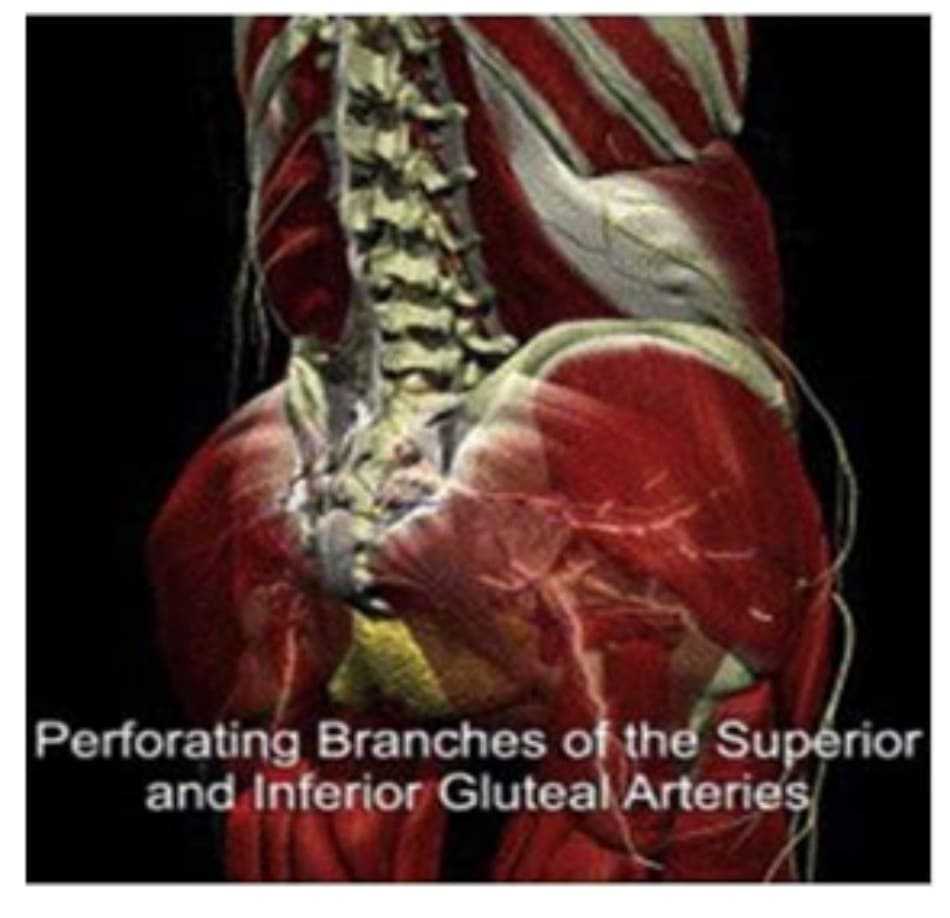
Trong quá trình thực hiện CBL, AGA + CBL, hoặc các phẫu thuật tạo hình mông ở mặt ngoài. Chúng ta có thể hoàn toàn yên tâm vì nguồn cấp máu dồi dào trong khu vực chậu này sẽ giúp đảm bảo tưới máu cho tổ chức.
7. GIẢI PHẪU CƠ VÀ THẦN KINH MẠCH MÁU SÂU
Cơ mông lớn là một cơ lớn thuộc nhóm cơ duỗi, có khả năng duy trì tính ổn định của vùng hông. Khối cơ lớn này có nguyên ủy từ mào chậu, đường mông sau, mặt sau xương vùng và dây chằng cùng-ụ ngồi tới bám vào ngành ngoài đường ráp xương đùi (hình 11). Chúng được chi phối bởi thần kinh mông dưới.Cơ mông nhỡ xuất phát từ mặt trước mào chậu và bám tận vào mặt ngoài mấu chuyển lớn (Hình 12). Chúng có chức năng dạng đùi và giúp ổn định khung chậu trong khi đứng và đi. Cơ mông bé xuất phát từ mặt ngoài xương chậu và bám tận vào mặt trước bên của mấu chuyển lớn (Hình 13). Cơ này giúp dạng đùi và đóng vai trò ổn định khung chậu khi đi và đứng.
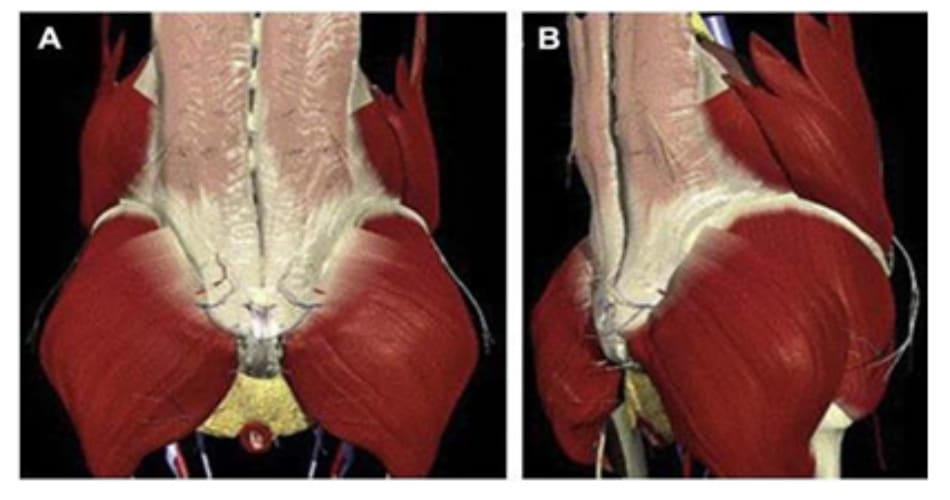


Cả 2 cơ mông nhỡ và mông bé đều được chi phối bởi thần kinh mông trên. Động mạch mông trên và thần kinh mông trên đi ra ngoài qua khuyết ngồi lớn, ở trên cơ hình lê
và đi qua mặt phẳng giữa cơ mông nhỡ và mông bé.
Cả 2 cơ đều được cấp máu bởi động mạch mông trên và thần kinh mông trên (Hình 10).
Cơ hình lê là nhóm cơ giúp xoay ngoài và dạng đùi, chúng được chi phối bởi nhánh L5, S1, S2. Chúng xuất phát từ mặt trước xương cùng và bám tận ở mặt trên trong mấu chuyển lớn (Hình 14). Đây là một mốc giải phẫu quan trọng, giúp xác định vị trí thần kinh mạch máu chính của vùng mông, bao gồm cả thần kinh hông to. Đây cũng là vị trí dưới cùng của túi im- plant trong phẫu thuật nâng mông dưới cơ.

Cơ sinh đôi trên, sinh đôi dưới và cơ bịt trong đều có nhiệm vụ xoay ngoài và dạng đùi, nằm đưới cơ hình lê. Cơ căng mạc đùi, một trong những cơ nằm phía trước của nhóm cơ mông, nằm nông phía ngoài cơ mông nhỡ và mông bé. Bắt nguồn tử mặt ngoài mào chậu và ASIS, cơ này chạy dọc xuống tiếp nối tới dải chậu chày (Hình 15). Chức năng của chúng là giúp ổn định đầu dối khi duỗi. Chúngđược cấp máu bởi nhánh cùng của động mạch mũ đùi ngoài, chi phối vởi thần kinh mông trên, cũng như cơ mông nhỡ và mông bé vậy.
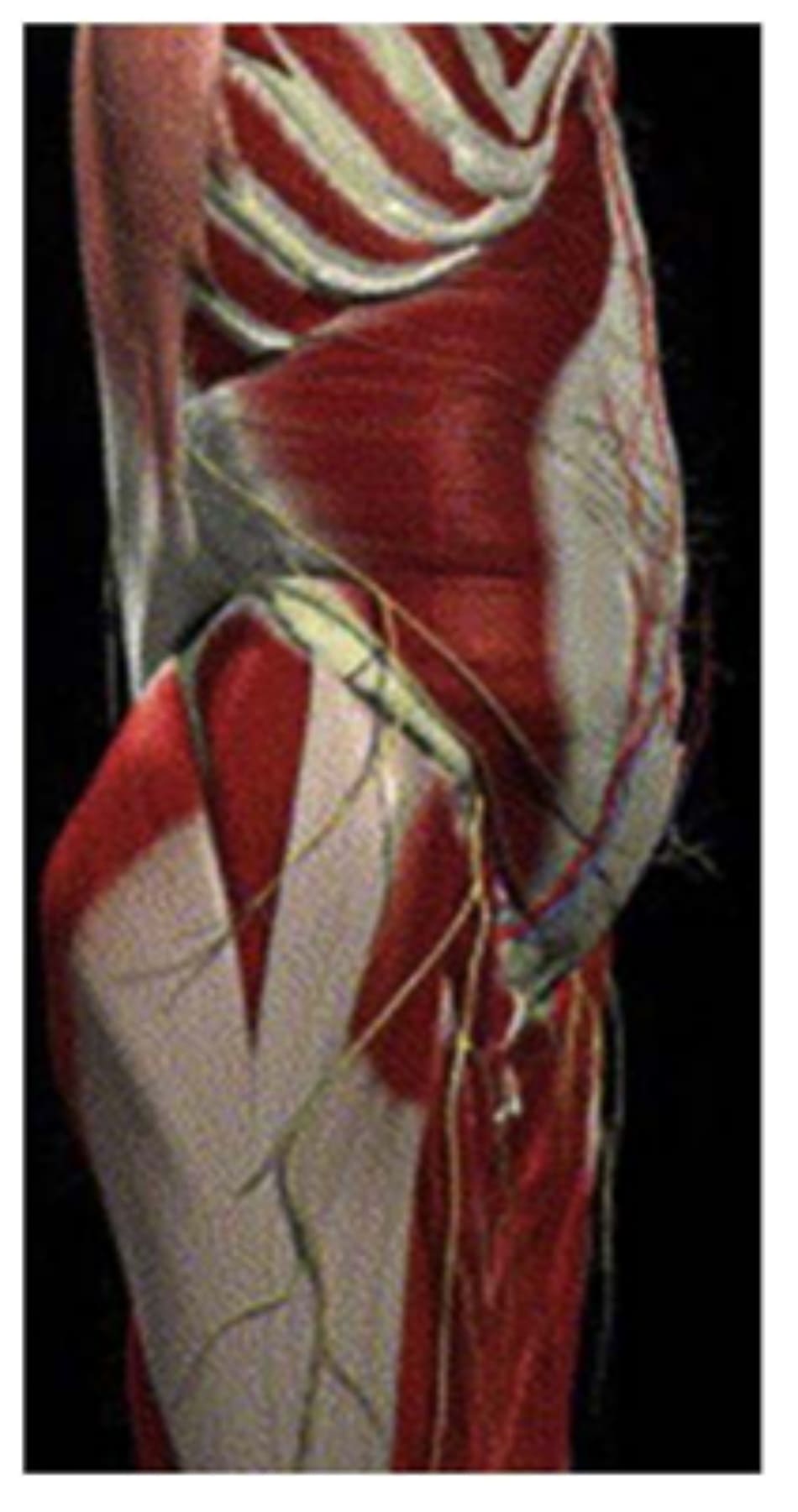
Hình. 15. Mạc đùi với các cân vùng mông-thắt lưng chậu đã được loại bỏ.
Dây thần kinh tọa là dây thần kinh lớn nhất của cơ thể bắt nguồn từ đám rối thần kinh cùng (từ L4 tới S3). Nó chạy thẳng xuống dưới và chỉ tách 1 nhánh nhỏ cho vùng khớp háng. Thần kinh tọa rời khỏi vùng mông tại khuyết ngồi lớn ở dưới cơ hình lê và bên trên cơ sinh đôi trên để đi vào khoang sau của đùi (Hình 16). Ở trên khoeo, dây thần kinh tọa chia thành 2 nhánh là thần kinh chày và thần kinh mác chung. Việc đè ép và gây tổn thương chúng có thể gây mất chức năng các cơ thuộc khoang đùi sau, và tất cả các cơ của cẳng và bàn chân, đồng thời mất cảm giác mặt ngoài cẳng và bàn chân. Các nghiên cứu về giải phẫu cho thấy dây thần kinh tọa và các nhánh chính của nó (dây thần kinh chảy và mác chung) có thể thay đối tương quan với cơ hình lê. Dây thần kinh tọa rời khỏi khu- ng chậu ở dưới cơ hình lê, trong khuyết ngồi lớn trong khoảng 96% các trường hợp. Tuy nhiên, khoảng 2.5% các trường hợp, các nhánh của thần kinh mác chung tách ra khỏi thần kinh tọa sớm hơn, thậm chí từ ngay vị trí ngang cơ hình lê, và như thế thần kinh chày sẽ được tính từ ngay dưới cơ hình lê. Ở 1,5% các trường hợp còn lại, thần kinh mác chung chia nhánh từ vị trí dây thần kinh chày và chúng tách nhau ra ở phía trên cơ hình lê, trong khi thần kinh chày tiếp tục chạy xuống dưới cơ hình lê mới tách nhánh.

Mặc dù không phổ biến nhưng những biến thể giải phẫu này phải được tìm kiếm trong quá trình phẫu thuật. Chúng giúp hạn chế các biến chứng sau phẫu thuật nâng mông trong cơ và dưới cơ bằng implant. Hơn nữa, các trường hợp lệch trục dây thần kinh tọa đã được báo cáo trong phần biến chứng của thủ thuật cấy ghép mô mỡtựthân trong phẫu thuật tạo hình mông.
Hội chứng chèn ép khoang mông, mặc dù hiếm gặp nhưng đã được báo cáo trong y văn. Nguyên nhân có thể do chấn thương,nghiện rượu, hôn mê do thuốc, hội chứng Ehlers-Danlos, bệnh hồng cầu hình liềm, vỡ phình động mạch mông, vỡ phình động mạch chủ bụng, trong các phẫu thuật chỉnh hình cơ xương khớp vùng háng, sinh thiết tủy xương, tiêm bắp (mông), tiêu cơ vân xương, vận động thể lực quá mức, và duy trì tư thế quá lâu trong các phẫu thuật.
Mặc dù hội chứng chèn ép khoang mông không thường xuyên xảy ra sau các phẫu thuật vùng mông, Bác sĩ vẫn nên các kiến thức căn bản về các khoang mông và tác động của các thủ thuật thẩm mỹ tới các khoang đó. Không còn nghi ngờ gì nữa, can thiệp sớm sẽ giúp giảm thiểu nguy cơ để lại những di chứng nặng nề.
Khu vực mông được chia thành 3 khoang chính: (1) khoang cơ mông lớn, (2) khoang cơ mông nhỡ-nhỏ, và (3) khoang cơ căng mạc đùi. Khoang cơ mông lớn được tạo thành bởi cơ, lớp cân nông và lớp cân sâu, chúng tiếp giáp với các lớp cân tương ứng của đùi. Khoang này tiếp giáp với mào chậu ở phía trên và dải chậu chày ở phía ngoài. Ở phía trong, lớp cân nông và sâu tiếp nối với các dây chằng vùng cùng-cụt và dây chằng cùng-ụ ngồi. Khoang cơ mông nhỡ-nhỏ được giới hạn phía trên bởi cân cơ mông sâu, phía ngoài bởi dải chậu chày, và phía trong bởi xương cánh chậu. Khoang chậu-chày được tạo thành bởi cơ căng mạc đùi và dải chậu chày. Phần lớn các cấu trúc mạch máu thần kinh quan trọng đều nằm trong khoang cơ mông nhỡ-nhỏ. Nắm vững giải phẫu khu vực này giúp ngăn ngừa những tổn thương không đáng có khi thực hiện phẫu thuật cũng như nâng cao kiến thức về các hội chứng chèn ép khoang hiếm gặp. Cụ thể, mạch máu thần kinh được chia thành 2 bó trên- dưới với ranh giới là cơ hình lê. Động, tĩnh mạch mông trên và thần kinh mông trên chạy phía trên cơ hình lê và ngược lại. Động tĩnh mạch và thần kinh mông dưới đi xuống dưới cơ hình lê và ở trên cơ sinh đôi trên để tiếp cận tới cơ mông lớn. Dây thần kinh tọa, thần kinh bì đùi sau, thần kinh thẹn, thần kinh chi phối cho cơ bịt trong, và thần kinh chi phối cho cơ sinh đôi trên cũng thoát ra phía bên dưới cơ hình lê.
Việc tăng áp lực các khoang kèm theo đó là tình trạng giảm tưới máu đến cơ mông và dài chậu chày do khối chèn ép nào đó sẽ dẫn tới tổn thương mạch máu và hậu quả là chảy máu và/hoặc hình thành khối máu tụ. Các khối chèn ép này có thể đến từ các vật cấy lớn, chúng có thể làm tăng áp suất khoang vượt quá giới hạn cho phép. Mặc dù vẫn còn tranh cãi, Song chúng ta chấp nhận lý thuyết rằng áp suất khoang lớn hơn 30mmHg có thể gây hoại tử cơ trong vòng 4 đến 6 giờ và gây thoái hóa thần kinh kiểu Wallerian trong vòng 8h.
PTTM có tổ chức gần đây đã tập trung vào việc báo cáo các yếu tố làm gia tăng nguy cơ tử vong liên quan đến các thủ thuật ghép mỡ tự thân trên các hội thảo khoa học và tạp chí. Hiệp hội PTTH thẩm mỹ Hoa Kỳ, Hiệp hội phẫu thuật tạo hình và thẩm mỹ quốc tế đã thành lập một nhóm đặc nhiệm để đánh giá thêm các nguyên nhân tiềm ẩn và chiến lược phòng ngừa biến chứng. Thuyên tăc mỡ các mạch máu lớn sau chấn thương là một trong những nguyên nhân chính gây ra tình trạng tổn thương dẫn tới phải cắt cụt sau này. Người ta cho rằng các khối mỡ ở các vị trí tĩnh mạch mông trên, dưới hoặc các nhánh mạch liên quan, đi ra ở vị trí phía dưới cơ hình lê thường là nguyên nhân dẫn tới huyết tắc mỡ. Ngoài ra, các khối thuyên tắc tĩnh mạch nhỏ ở các tĩnh mạch chi dưới hình thành 1 áp lực âm lớn cũng có thể coi là cơ chế khả dĩ dẫn tới thuyên tắc mỡ lớn. Tình trạng này khác xa so với hội chứng thuyên tắc vi mỡ sau hút mỡ. Chúng được mô tả bằng các khối thuyến tắc lớn và gây biến chứng tim mạch nặng nề khi được giải phẫu tử thi. Các chiến lược phòng ngừa được khu- yến nghị bao gồm tránh tiêm chất béo vào lớp cơ sâu, tránh tiêm mà không có canuyn,để canuyn song song với bề mặt mông khi tiêm và sử dụng loại canuyn 4.1 mm hoặc lớn hơn thế để tiêm. Kiến thức giải phẫu về các bó mạch thần kinh, và cách tránh xa các vùng nguy hiểm được báo cáo bởi Rosique là rất quan trọng trong việc ngăn ngừa các biến chứng tiềm ẩn, nhưng rất nặng nề về sau.
Xu hướng ngày nay về PTTM đã giúp nâng tầm quan trọng của việc làm quen với giải phẫu lâm sàng thay vì giải phẫu truyền thống. Điều này giúp cải thiện kết quả của bệnh nhân và giảm tỉ lệ diễn biến nặng cũng như tử vong.
8. SỰ THAY ĐỔI CÁC CẤU TRÚC SAU GIẢM CÂN KHỐI LƯỢNG LỚN
Tạo hình thẩm mỹ ở những bệnh nhân giảm cân khối lượng lớn (MWL) đang là thử thách đối với nhà PTTH. Từ tình trạng rối loạn phân bố mỡ dư thừa tới các vùng da bị chùng, ngay cả khi đã thực hiện CBL (có hoặc không kèm AGA) thường lamg giảm thẩm mỹ vùng mông. Hơn nữa, những thay đổi về da liên quan đến béo phì ở một số vùng giiar phẫu vẫn còn xuất hiện sau khi giảm cân và đồng thời hạn chế hiệu quả của Các nỗ lực tái tạo đường nét cơ thể. Đặc biệt, tình trạng béo phì có trước khi MWL tạo ra những thay đổi về tư thế, ảnh hưởng vĩnh viễn tới hình thái khung xương.
Chứng vẹo cột sống, xẹp đốt sống và/hoặc khung chậu lệch sẽ đều ảnh hưởng nghiêm trọng tới hình dáng mông. Bệnh phổi hạn chế liên quan tới béo phì và một số tình trạng tắc nghẽn đường thở do tư thế dẫ tới phổi tăng thông khí, gây ra tình trạng giãn nở lồng ngực vĩnh viễn. Từ đó hình thành dạng lồng ngực hình thùng, chúng cũng ảnh hưởng tới thẩm mỹ vùng mông và đáng tiếc là không thể làm gì để cứu chữa cho tình trạng này. MWL sẽ không làm thay đổi những bất thường về cơ xương này và đôi khi, chúng còn trở nên tồi tệ hơn sau MWL. Hạ calci máu mạn tính không được kiểm soát tốt, thiếu hụt vita- min D và sự xuất hiện của các telo- peptides huyết tương dẫn tới loãng xương, điều này có thể làm thay đổi bộ khung xương sau các liệu trình phẫu thuật giảm cân.
Mặc dù những thay đổi về xương ở bệnh nhân béo phì đã thực hiện MWL là không thể thay đổi, nhưng ít nhất một số khuyết điểm có thể ‘ngụy trang’ bằng các thủ thuật thẩm mỹ vùng mông, đặc biệt là AGA hoặc cấy mỡ tự thân (xin vui lòng xem bài viết của Ashkan Gha- vami and Nathaniel L. Villanueva’s “Nâng mông và cải thiện đường cong bằng cấy mỡ tự thân: Phần 1” trong số này). Những hiểu biết về các bất thường giải phẫu gặp ở những bệnh nhân sau MWL có thể giúp Bác sĩ phẫu thuật hiểu lý do tại sao mông không được căng tròn sau khi thực hiện CBL hoặc nâng mông.
9. TỔN THƯƠNG DO TƯ THẾ
Tư thế trong quá trình phẫu thuật nâng mông hiện nay có nhiều nguy cơ gây tổn thương cho bệnh nhân. Vị trí nằm sấp và lệch bên thường gặp trong các thủ thuật Nâng mông lúc này thường gây rủi ro cho họ, bao gồm loét điểm tì, tổn thương giác mạc (tư thế nằm sấp), chèn ép dây thần kinh ngoại vi và chấn thương do co kéo. Mặc dù toàn bộ kíp phẫu thuật có trách nhiệm cảnh giác và cố gắng hạn chế những tổn thương này cho họ, nhưng bác sĩ phẫu thuật chính phải luôn là người có đủ kiến thức và ý thức được những tác động của tư thế đem lại cho bệnh nhân.
Tư thế nằm nghiêng thường được áp dụng trong các thủ thuật hút mỡ hai bên sườn mông, lưng và đùi bên, hoặc CBL, gây nguy cơ tổn hại đến các dây thần kinh ngoại vi. Lúc này việc sử dụng một cuộn vải kẹp vào nách giúp bảo vệ đám rối thần kinh cánh tay không bị ép bởi xương đòn khi ở tư thế nằm nghiêng này. Việc tránh tổn thương cho dây thần kinh mác chung được thực hiện bằng cách sử dụng một tấm đệm gel trên giường phẫu thuật để tránh cả khối cơ đè vào chúng, đồng thời cũng giúp tránh loét điểm tì. Trước phẫu thuật, một tấm đệm gel như ‘roho’ hoặc ‘egg- crate’ có thể sẽ hữu ích, đặc biệt trong các phẫu thuật kéo dài.
Tư thế nằm sấp, được sử dụng trong hầu hết các phương pháp nâng mông thẩm mỹ, cũng khiến bệnh nhân gặp rủi ro. Việc chuyển từ tư thế nằm ngửa sang tư thế nằm sấp phải là 1 quá trình có kiểm soát, do chính bác sĩ phẫu thuật giám sát. Bác sĩ gây mê đảm bảo được đường thở, sự phối hợp của cả kíp để có thể dễ dàng xử lý những bất thường có thể xảy đến với bệnh nhân là điều cần thiết để có một cuộc phẫu thuật an toàn. Việc sử dụng các cuộn ngực để ngăn ngừa tình trạng duỗi quá mức và tồn thương đám rối thần kinh cánh tay là điều rất quan trọng. Các vùng khác cũng cần đệm đỡ bao gồm thần kinh trụ, đầu gối, ngón chân và mặt. Bảo vệ mặt bằng kính bảo hộ có thể hiệu quả hơn việc dán băng vào mắt vì băng dính có thể bị dịch chuyển hoặc bị trôi đi. Nếu cần gấp háng thì cuộn gel bên dưới ASIS là điều nên làm.
Ở những bệnh nhân thừa cân hoặc béo phì, nằm sấp có thể gây ra các hậu quả về huyết động và thông khí. Nằm sấp cũng có thể làm giảm lưu thông máu tĩnh mạch do đó ảnh hưởng đến tiền tải và cung lượng tim, Nó cũng có thể tác động tiêu cực tới khả năng thông khí. Ví dụ, sức nặng của bệnh nhân đè ép lên thành ngực làm chúng không thể giãn nở được, và biểu hiện bằng việc tăng thông khí. Sự cảnh giác và nhận thức cẩn thận sẽ làm giảm tác động có hại của những đáp ứng sinh lý này.
10. TỔNG KẾT
Chúng ta không thể yêu cầu bác sĩ phẫu thuật nắm quá nhiều kiến thức về giải phẫu học. Mặc dù ngắn gọn nhưng bài báo này đã mô tả một số đặc điểm giải phẫu chính mà các bác sĩ phẫu thuật thẩm mỹ phải đối mặt khi tạo hình và thực hiện các thủ thuật nâng mông. Trừ khi họ đã có nhiều năm kinh nghiệm, những người Bác sĩ luôn được khuyến khích cập nhật kiến thức giải phẫu cũng như các biến thể thần kinh mạch máu xảy ra ở cơ thể người. Hiểu rõ hơn về giải phẫu học có thể giúp cải thiện kết quả nâng mông thẩm mỹ. Quan trọng hơn, nó cũng có thể làm giảm nguy cơ xuất hiện những biến chứng, mà nặng nề nhất là phải cắt cụt hoặc những di chứng để lại suốt cuộc đời bệnh nhân sau này.
11. TÀI LIỆU THAM KHẢO
1. De la Pena JA. Subfascial tech- nique for glutealaugmentation. Aesthet Surg J 2004;24:265–73.
2. Gonzalez-Ulloa M. Gluteoplasty: a ten-year report.Aesthetic Plast Surg 1991;15:85–91.
3. Mendieta CG. Gluteoplasty. Aes- thet Surg J 2003;23(6):441–55.
4. Vergara R, Amezcua H. Intra- muscular gluteal implants: fifteen years’ experience. Aesthet Surg J 2003;23(2):86–91.
5. Ca´rdenas-Camarena L, Lacou- ture AM,TobarLosada A. Combined gluteoplasty: liposuctionand li- poinjection. Plast Reconstr Surg 1999;104(5):1524–31.
6. Valero de Pedroza L. Fat trans- plantation to the buttocks and legs for aesthetic enhancement or cor- rection of deformities: long-term results of large volumesof fat trans-
plant. Dermatol Surg 2000 ;26(12):1145–9.
7. Pascal JF, Le Louarn C. Remod- eling bodylift withhigh lateral ten- sion. Aesthetic Plast Surg 2002;26: 223–30
8. Regnault P, Daniel R. Second- ary thigh-buttock deformities af- ter classical techniques: preven- tion andtreatment. Clin Plast Surg 1984;11(3):505–16.
9. Cuenca-Guerra R, Quezada J. What makes buttocks beauti- ful? A review and classification of thedeterminants of gluteal beau- ty and the surgicaltechniques to achieve them. Aesthetic Plast Surg2004;28:340–7.
10. Centeno RF. Gluteal aesthetic unit classification: atool to improve outcomes in body contouring. Aes- thet Surg J 2006;26:200–8.
11. Matarasso A, Wallach G. Ab- dominal contour surgery: treat- ing all aesthetic units, including themons pubis. Aesthet Surg J 2001;21:111–9.
12. Da Rocha RP. Surgical anato- my of the gluteal region’s subcu- taneous screen and its use in plas- ticsurgery. Aesthetic Plast Surg 2001;25:140–4.
13. Babuccu O, Gozil R, Ozmen S, et al. Gluteal regionmorphology: the effect of the weight gain and aging. Aesthetic Plast Surg 2002;26(2):130–3.
14. Montagu A. The buttocks and natural selection.JAMA 1966;198:169.
15. Toth MJ, Tchernof A, Sites CK, et al. Menopauserelated changes in body fat distribution. Ann N Y Acad Sci 2000;904:502–6.
16. Kopelman PG. The effects of weight loss treatments on up- per and lower body fat. Int J Obes 1997;21:619–25.
17. Lockwood TE. Superficial fas- cial system (SFS) of the trunk and extremities: a new concept. Plast Reconstr Surg 1991;87:1009–18.
18. Lockwood TE. Transverse flank-thigh-buttock lift with super- ficial fascial suspension. Plast Re- constr Surg 1991;87:1019–27.
19. Lockwood T. Lower body lift with superficial fascial system suspension. Plast Reconstr Surg 1993;92:1112–22.
20. Whiteside JL, Barber MD, Wal- ters MD, et al. Anatomy of ilioingui- nal and iliohypogastric nerves in relation to trocar placement and lower transverseinci- sions. Am J OBác sĩtet Gynecol 2003;189(6):1574–8.
21. Avsar FM, Sahin M, Arikan BU, et al. The possibility of ner- vus ilioinguinalis and nervus il- iohypogasticus injury in lower abdominal incisions andeffects on hernia formation. J Surg Res 2002;107(2):179–85.
22. Al-dabbagh AK. Anatomical variations of theinguinal nerves and risks of injury in 110 her- nia repairs. Surg Radiol Anat 2002;24(2):102–7.
23. Aszmann OC, Dellon ES, Dellon AL. Anatomical course of the later- al femoral cutaneous nerve and its susceptibility to compression and injury. Plast Reconstr Surg 1997; 100(3):600–4.
24. Grothaus MC, Holt M, Mekhail AO, et al. Lateral femoral cutaneous nerve: an anatomic study. Clin Or- thop Relat Res 2005;(437):164–8.
25. Taylor GI. The angiosomes of the body and their supply to perfo- rator flaps. Clin Plast Surg 2003;30: 331–42.
26. Drake RL, Wayne V, Mitchell AWM. Gray’s anatomy for students. Philadelphia: Elsevier, Churchill, Livingstone; 2005.
27. Babinski MA, Machado FA, Costa WS. A rare variation in the high division of the sciatic nerve surrounding the superior ge- mellus muscle. Eur J Morphol 2003;41(1):41–2.
28. Ugrenovic S, Jovanovic I, Krstic V, et al. The level of the sciatic nerve division and its relations to the piriform muscle. Vojnosanit Pregl 2005;62(1):45–9.
29. Prynn WL, Kates DE, Pollack CV Jr. Gluteal compartment syndrome. Ann Emerg Med 1994;24(6):1180– 3.
30. Hill SL, Bianchi J. The gluteal compartment syndrome. Am Surg 1997;63(9):823–6.
31. Bleicher RJ, Sherman HF, Lat- enser BA. Bilateral gluteal com- partment syndrome. J Trauma 1997;42(1):118–22.
32. Mofid MM, Teitelbaum S, Suissa D, et al. Report on mortality from gluteal fat grafting: recommenda- tions from the ASERF task force. Aesthet Surg J 2017; 37(7):
Tham khảo thêm một số bài viết cùng chủ đề
- Nâng mông và tạo hình bờ mông bằng bơm mỡ tự thân
- Chuyển vạt tự thân nâng mông: Kỹ thuật Purse-String






![[Review] 5 loại kem chống nắng tốt nhất của nhà Skin Aqua Kem chống nắng của nhà Skin Aqua](https://benhvienthammyab.vn/wp-content/uploads/2023/01/kem-chong-nang-1-100x70.jpg)
![[Mách bạn] Top 6 dòng kem dưỡng ẩm nên dùng nhất hiện nay Các dòng kem dưỡng ẩm nên dùng](https://benhvienthammyab.vn/wp-content/uploads/2022/12/kem-duong-am-1-100x70.jpg)
![[Mách bạn] Top 10 loại serum trị thâm mụn được tin tưởng nhất hiện nay Top 10 serum trị thâm mụn tốt nhất hiện nay](https://benhvienthammyab.vn/wp-content/uploads/2021/11/serum-tri-tham-mun-1-100x70.jpg)

![[TỔNG HỢP] 7 cách trị mụn cám bằng cà chua hiệu quả tại nhà Có nên trị mụn cám bằng cà chua hay không?](https://benhvienthammyab.vn/wp-content/uploads/2021/09/tri-mun-cam-bang-ca-chua-1-100x70.jpg)

