Bài viết Nâng mông dưới cân implant – Phương pháp, Biến chứng, Chăm sóc được dịch bởi Ths, Bs Nguyễn Đình Trung từ sách PHẪU THUẬT TẠO HÌNH THẨM MỸ VÙNG MÔNG của Jose Abel de la Pena Salcedo, MD, FACS*, Guillermo J. Gallardo, MD, Guillermo Ernesto Alvarenga, MD.
1. TỪ KHÓA
• Làm đầy mông
• Implant mông
• Nâng mông
• Implant mông dưới cân
2. ĐIỂM QUAN TRỌNG
• Lên kế hoạch trước phẫu thuật và sử dụng các khuôn mẫu sẵn có rất quan trọng trong việc xác định thể tích và vị trí khối implant.
• Đánh dấu trước phẫu thuật là rất quan trọng trong việc định hướng đường mổvà nên được thực hiện khi bệnh nhân ở tư thế đứng.
• Điểm nhô ra nhiều nhất của mông nên nằm ngang với vị trí của xương mu khi nhìn từ phía bên.
• Khối implant luôn phải ở tư thế thẳng đứng, và được định hướng bởi một đường trắng đi ngang qua đường xích đạo của mô cấy (nhìn thấy trên CT hoặc Xquang)
• Làm đầy mông là đại phẫu; vì vậy, các biện pháp phòng ngừa nên
được thực hiện để tránh xuất hiện những biến chứng không đáng có.
3. GIỚI THIỆU
Tương quan giữa vùng mông và eo quyết định tính hấp dẫn của chúng. Theo tác giả Singh, cơ thể được coi là đẹp khi có vòng ba căng đầy và vòng eo thon gọn. Tỷ lệ eo/ hông lý tưởng của phụ nữ là 0.7 (vòng eo đo lấy số nhỏ nhất, vòng mông lấy chỉ số tối đa).
Ngoài mối tương quan này, có nhiều đặc điểm khác cũng được đánh giá. Chúng bao gồm: (1) thắt lưng cong ra trước với một khung chậu chếch xuống, (2) khe mông
‘nữ tính’ với hai bên mông tách nhau ở phía trên, (3) phần mông dưới tách nhau ra tạo thành hình thoi với phần đùi trên trong, (4) vùng nhô ra phía sau nhiều nhất nằm trên đường thẳng giao giữa 1/3 trong và 1/3 giữa của mông, (5) nếp lằn mông ngắn, và (6) không có hình ảnh sa mông.
4. MẶT PHẲNG DƯỚI CÂN
Vì các kỹ thuật đặt túi im- plant dưới da, dưới cơ và trong cơ luôn tồn tại những vấn đề cố hữu liên quan tới mặt phẳng implant, việc tìm ra một mặt phẳng khác có thể implant để hạn chế tối đa những thiếu sót của các ký thuật khác là điều cần thiết. Và mặt phẳng dưới ra đời (Hình 1). Kỹ thuật này được phát triển dựa trên nhiều nghiên cứu trên các tử thi nhằm phân tích các lớp giải phẫu riêng biệt. Cân vùng mông bám rất chắc ở cả nguyên ủy và bám tận của nó. Chúng bao phủ cơ mông lớn, là cấu trúc lớn nhất và nông nhất ở vùng mông, đóng vai trò quan trọng trong việc tạo nên hình dáng của mông.
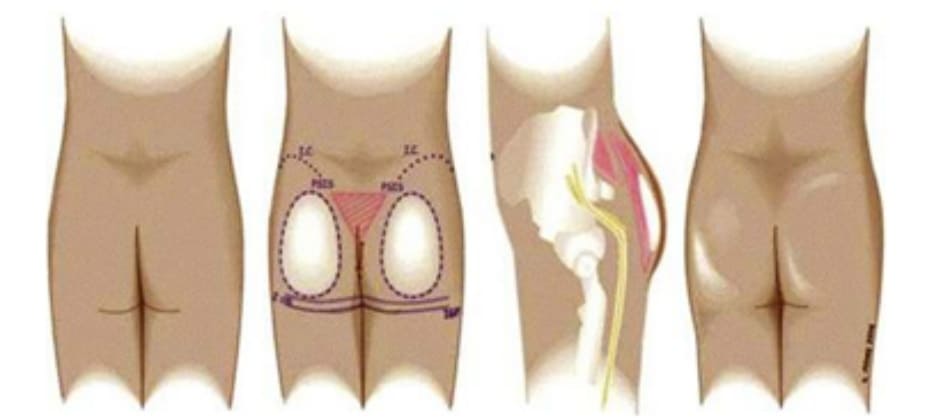
Hai phần ba trước của cơ mông nhỡ cũng được bao phủ bởi các mạc tương ứng, tạo ra độ nhô cho vùng mông 1/3 trên. Nguyên ủy của mạc (cân nông) này bắt nguồn từ mặt sau xương cánh chậu, xương vùng và cụt; chúng đi ra phía ngoài và bám tận ở mấu chuyển lớn và dải chậu chày. Mạc (cân nông) này bao phủ toàn bộ vùng mông trên và có vai trò trong việc giữ các khối implant ở nguyên vị trí vì đây đều là những cân mạc bám chắc và rộng vào cả nguyên ủy cũng như bám tận của chúng. Do đó, khi implant vào không giam này (dưới lớp cân cơ mông lớn-nhỡ), sẽ đạt được hình thể giải phẫu tự nhiên.
Lớp cân mạc bao phủ vùng mông tiếp giáp phía ngoài với lớp hạ bì. Chúng hoạt động như một hệ thống kết dính da và các tổ chức sâu dưới da với nhau. Hình 2 cho thấy vị trí lớp cân mạc xuất chiếu trên da và chiều hướng tương ứng của chúng. Cân cơ mông lớn – nhỡ đều đi cùng với chiều hướng của lớp cơ chúng che phủ. Nên nhớ hệ thống cân cơ này buộc phải bảo tồn tối đa trong bất kỳ phẫu thuật nâng mông thẩm mỹ nào. Và khối implant khi đặt ở vị trí dưới cân sẽ đảm bảo không ảnh hưởng tới bất kỳ cấu trúc mạch máu thần kinh sâu nào (Hình 3).
5. MỤC TIÊU ĐIỀU TRỊ
Tập trung vào việc tăng kích thước, cải thiện đường bờ mông và hình chiếu của chúng. Do các nguyên nhân như thiểu sản, teo, hoặc lão hóa. Đối với các trường hợp khác, khi mức ưỡn cột sống của bệnh nhân không đủ, thì việc tăng thể tích vùng mông giúp cải thiện đường cong này, một cách tương đối. Để tạo một đường xẻ sâu vùng mông, nên thực hiện hút mỡ ở vùng eo đối với 1 số trường hợp. Hình thoi (mông dưới – đùi trong) có thể đươc tái tọa bằng cách hút mỡ ở đoạn ¼ dưới trong vùng mông và mặt trong đùi. Đối với hầu hết bệnh nhân có chỉ định làm đầy mông, các thủ thuật bổ trợ, bao gồm hút mỡ vùng phụ cận (bên cạnh các vùng thiếu hụt) và bổ sung vào nguồn mỡ ghép, thường được thực hiện để đạt kết quả tối ưu.
6. LỰA CHỌN BỆNH NHÂN
Những bệnh nhân có tập luyện, giữ cân ở mức trung bình và không có chùng da là những đối tượng phù hợp cho kỹ thuật này. Khi bệnh nhân bị chùng da quá nhiều, da thường có độ đàn hồi kém và cấu trúc hỗ trợ bên dưới yếu, đặc biệt là lớp cân. Một số bệnh nhân thừa cân và thậm chí béo phì cũng có thể được chỉ định thực hiện kỹ thuật này nhưng thường phải hút – chuyển mỡ phức tạp hơn nhiều. Nếu phải hút mỡ quá nhiều, nên có kế hoạch cụ thể trước khi thực hiện. Những bệnh nhân giảm cân lượng lớn là những đối tượng phù hợp, nếu họ cần phục hình vùng mông và vùng lưng. Bệnh nhân có chùng da vẫn muốn thực hiện kỹ thuật này thì nên cắt bỏ một phần da tương ứng.
Nâng mông dưới cân có thể thực hiện thành công ở hầu hết những bệnh nhân có vùng mông tương đối dẹt, những người mong muốn cải thiện hình dáng mông và nâng cao tính thẩm mỹ vùng. Kỹ thuật này có thể đưa các khối anatomic implant vừa và nhỏ nếu mục đích là cố định vùng da chùng hoặc các khối implant lớn với mục đích tăng thể tích và hình chiếu của chúng (vùng nhô ra). Các khối im- plant nhỏ khoảng 175 mL và 250 mL có thể được đặt vào với mục đích nâng mông, cải thiện hình dáng mà không làm tăng thể tích quá nhiều. Vì khối implant được đặt dưới cân và trên khối cơ mong lớn, nên dạng anatomic sẽ là dạng implant phù hợp nhất.
Những vấn đề mà chúng tôi đề cập trong kỹ thuật nâng mông dưới cân bao gồm các mốc giải phẫu được đánh dấu trên da trước phẫu thuật, kích thước và chất liệu khối implant.
7. LÊN KẾ HOẠCH PHẪU THUẬT
Việc chuẩn bị bệnh nhân trước khi thực hiện phẫu thuật bao gồm cả khâu thảo luận kế hoạch chi tiết với họ để tinh chỉnh sao cho đạt được sự hài lòng nhất có thể. Bệnh nhân cũng được yêu cầu không sử dụng aspirin, vitamin E, acid béo omega và các chất bổ sung vi lượng đồng căn (ngoại trừ Arnica mon- tana) bởi vì những dược chất này làm tăng nguy cơ chảy máu trong khi phẫu thuật. Họ nên được nhập viện trước một ngày để hoàn tất khâu chuẩn bị và được thụt tháo đầy đủ.
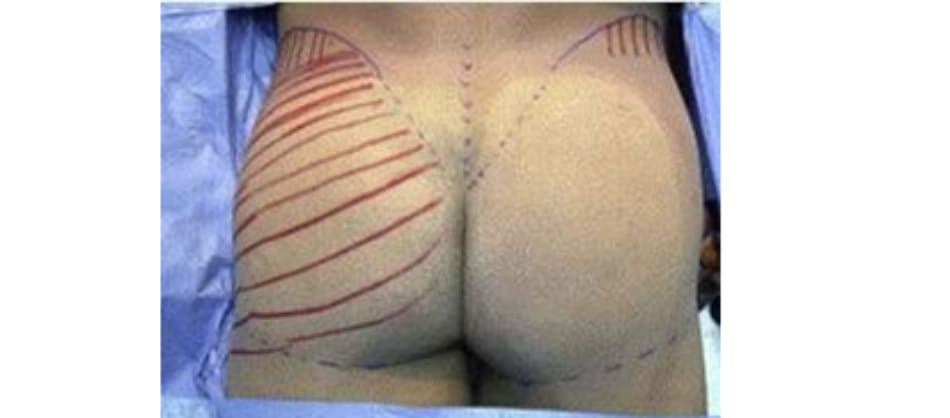
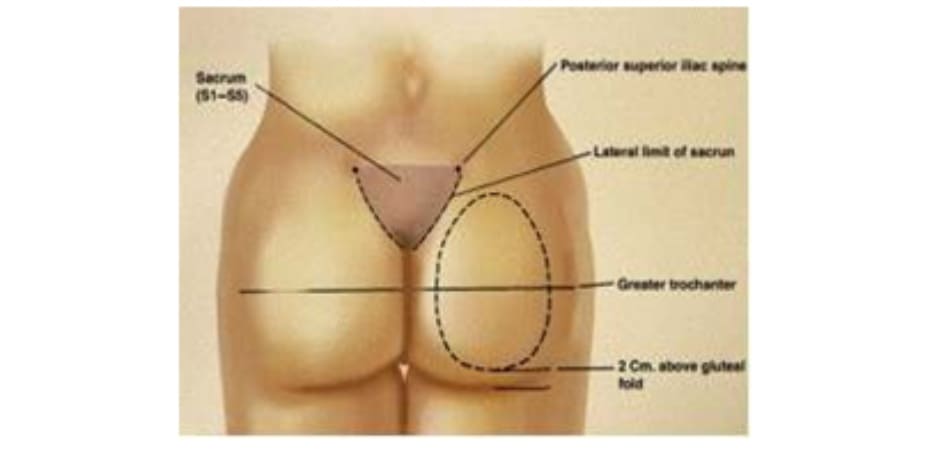
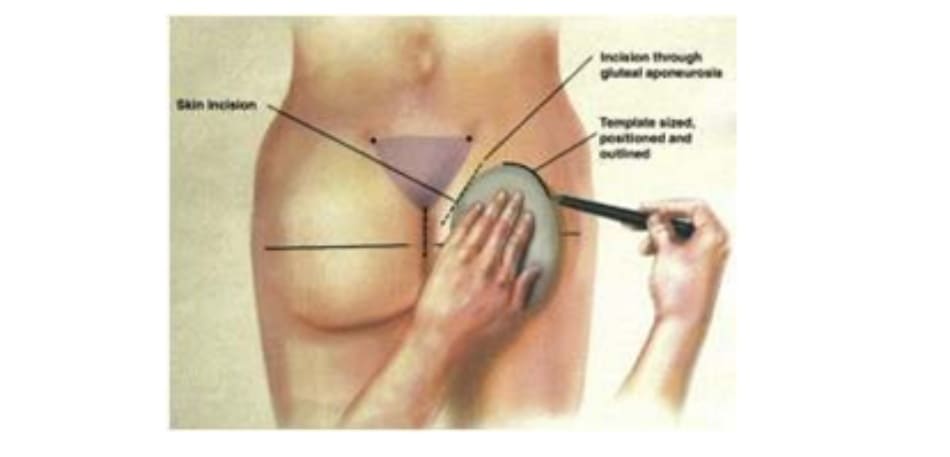
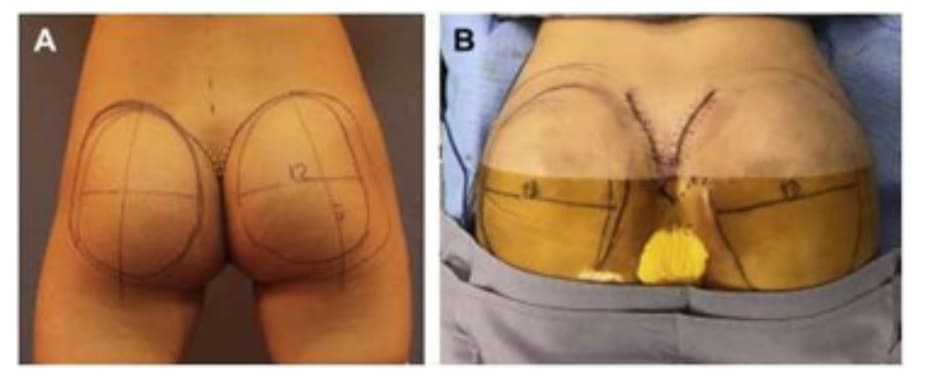
Bệnh nhân ở tư thế đứng, đánh dấu vị trí khối implant theo tiêu bản như hình 4. Tiêu bản này phải được đặt chính giữa vùng mông, cách nếp lằn mông ít nhất 5cm và đường liên gai ít nhất 2cm (Hình. 5).

Sau khi tìm được tiêu bản phù hợp cho vùng mông mỗi bệnh nhân, dựa vào kích thước tiêu bản có thể dễ dàng xác định kích thước khối implant (hình 6). Kích thước khối implant nên được xác định trước phẫu thuật và xác nhận lại trong quá trình phẫu thuật (hình 7). Hiện nay đã có sẵn các khối im- plant được thiết kế với nhiều hình dạng và cấu trúc khác nhau, giúp chúng ta có thể dễ dàng lựa chọn.

8. TƯ THẾ BỆNH NHÂN
Thủ thuật được bắt đầu sau gây mê hoặc tê tủy sống, nhưng chúng tôi ưu tiên gây mê vì tê tủy sống dễ gây giãn mạch trong khi phẫu thuật, tăng nguy cơ chảy máu. Bệnh nhân được đặt ở tư thế nằm sấp, đeo tất áp lực và dùng thuốc chống huyết khối với thông tiểu và các miếng đệm ở vùng tì đè (vai, xương chậu, đầu gối). Dùng săng trải từ hố khoeo đến vùng lưng trên. Dùng gạc tẩm iodopovidone đặt lên hậu môn, khâu gá một miếng sponge vô khuẩn bằng chỉ lụa 2-0 ngay trên vị trí của gạc để bao phủ toàn bộ vùng hậu môn và vùng mông trong, tránh nhiễm trùng. Cuối cùng là dán lên trên vùng hậu môn một tấm opsite kháng khuẩn.
9. PHƯƠNG PHÁP PHẪU THUẬT
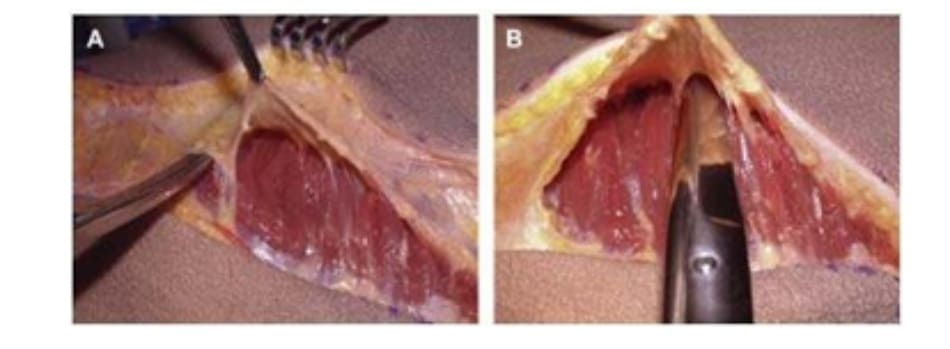
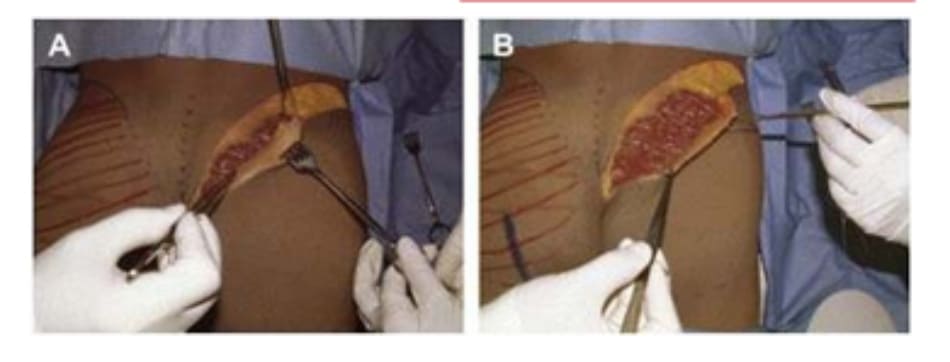
Tiêm tê dưới da bằng hỗn hợp lidocain 2% với epinephrine sau đó thêm ropivacain 7.5%. Trên lỗ hậu môn 5cm, rạch hai đường mỗi đường dài 6cm về hai phía mông cho tới khi tiếp cận được lớp cân mạc ở bờ ngoài xương cùng. Từ vị trí đó, tiếp tục rạch một đường dài khoảng 8-10 cm song song với bờ ngoài xương cùng, đi lên trên và cong lõm về phía mông tương ứng để bộc lộ lớp dưới cân (Hình 8).
Dùng khoảng 100-150 mL dung dịch Tumescent (dung dịch làm phồng) thông qua một canuyn tiêm vào khu vực vừa rạch để bộc lộ mặt phẳng vô mạch ở lớp cân mạc, tạo thuận cho việc bóc tách các vách ngăn giữa cân và cơ ở khu vực dưới cân, từ đó có thể bóc tách được lớp cân mạc nguyên vẹn (Hình 9). Các vách ngăn này chạy cùng chiều với các bó cơ mông mà chúng che phủ tương ứng, nên khi bóc tách trông chúng như đang tỏa ra như hình rẻ quạt.
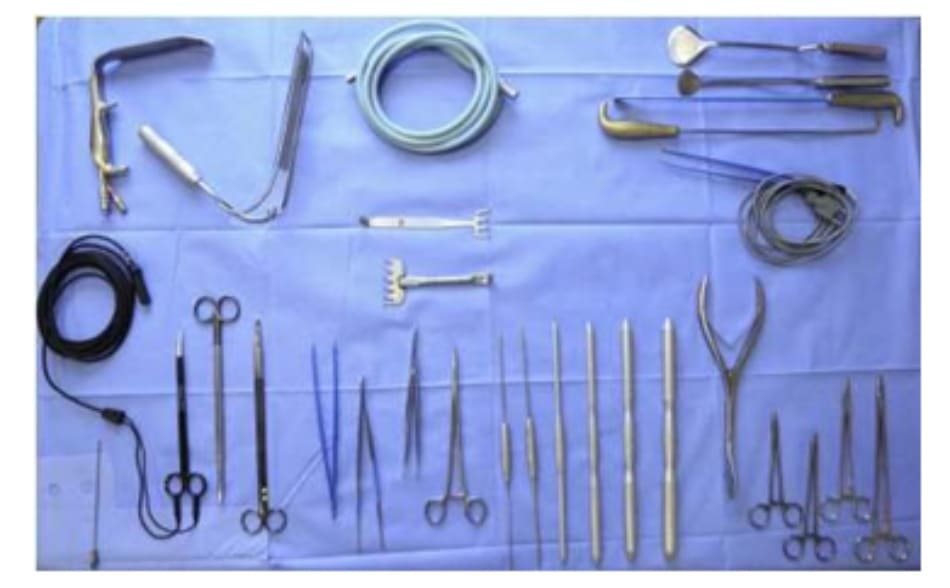
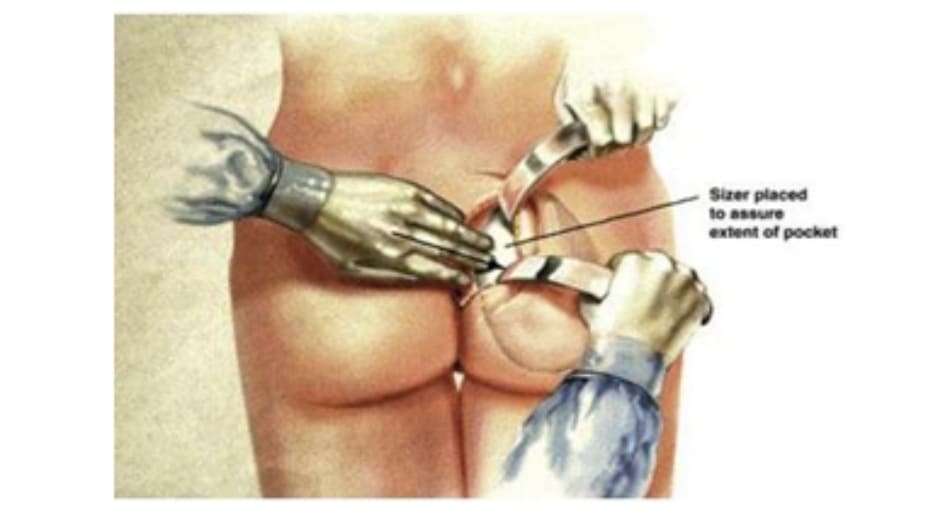
Dụng cụ bóc tách hai đầu tù, hình tròn được sử dụng để phân tách mặt phẳng vô mạch đã được bộc lộ bằng cách tiêm dung dịch trước đó, nhằm bảo tồn tối đa vách và lớp cân mạc. Nên thực hiện bóc tách từ trong ra ngoài, từ trên xuống dưới với một dụng cụ banh có đèn sợi quang (Hình 10). Để tách các vách ngăn, sử dụng một cây bóc tách dài có một đầu nhọn hoặc kéo dài (Hình 11). Các nhánh động mạch mông trên, mông dưới và một số mạch nuôi cho vùng cân mạc được đốt điện. Hãy chắc chắn rằng cả hai bên túi được bóc tách trước khi đặt mô cấy để dễ dàng căn chỉnh hai bên cho cân đối (Hình 12 và 13). Sau khi bóc tách xong, sử dụng các sizer đặt vào mặt phẳng vừa bóc tách để xác nhận lại kích thước khối implant phù hợp cho bệnh nhân (Hình 14).



Trước khi các loại micro- textured implant ra đời, chúng tôi thường phải sử dụng các dẫn lưu ở phía trên và phía bên ngoài khu vực mô cấy. Tuy nhiên, ngày nay chúng tôi không còn phải sử dụng dẫn lưu nhiều nữa. Chúng ta biết rằng các loại macrotextured implant và loại implant phủ polyurethane khi đặt vào hiếm khi xuất hiện biến chứng bướu huyết thanh vì khả năng dính cao của chúng đối với các mô xung quanh. Kết quả này cũng tương tự đối với implant ngực, bướu huyết thanh rất ít khi xuất hiện, đặc biệt đối với các loại implant mềm.
Các loại microtextured im-plant hoạt động tương tự như các loại implant mềm. Như vậy, chúng tôi ưu tiên dùng loại cấu trúc vỏ microtextured này thay cho các loại khác. Và cho tới thời điểm hiện tại thì không ghi nhận trường hợp xuất hiện biến chứng kể trên.
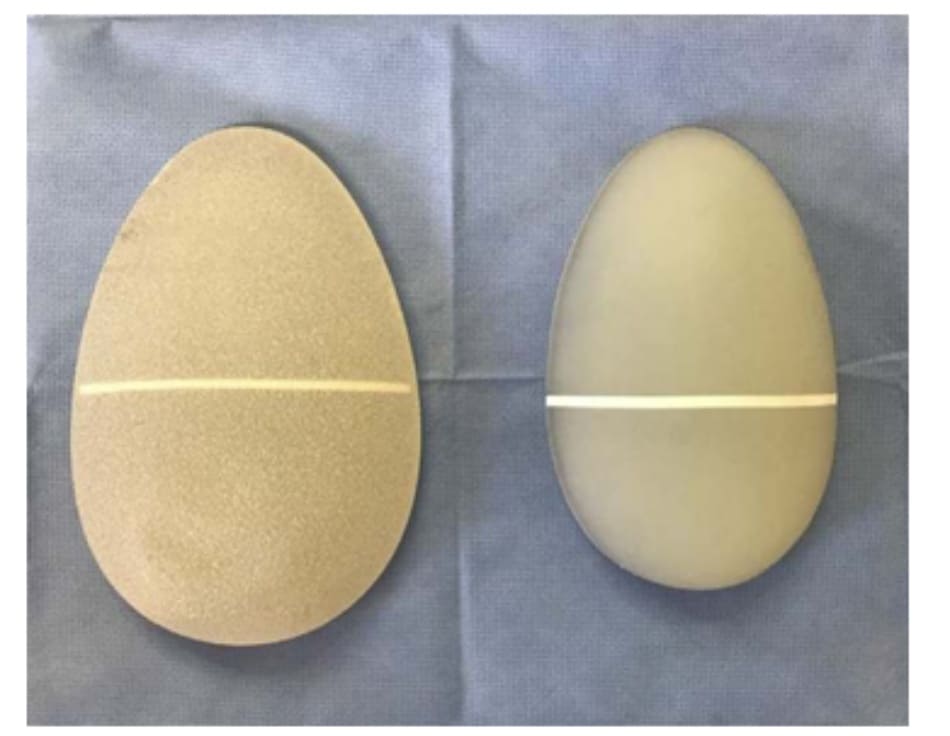
Sau đó, mô cấy sẽ được đưa vào, đảm bảo rằng nó được căn chỉnh hoàn hảo, thẳng trục và vừa khít bên trong túi (Hình 15). Chúng tôi nhấn mạnh rằng tất cả các khối implant đều phải có 1 đường trắng chạy ngang qua tâm điểm của chúng để tạo thuận cho việc căn chỉnh vị trí (Hình 16). Không bao giờ được đặt khối implant chếch vì chúng sẽ tạo ra hiệu ứng bong bóng kép ở ¼ dưới ngoài vùng mông (Hình 17).
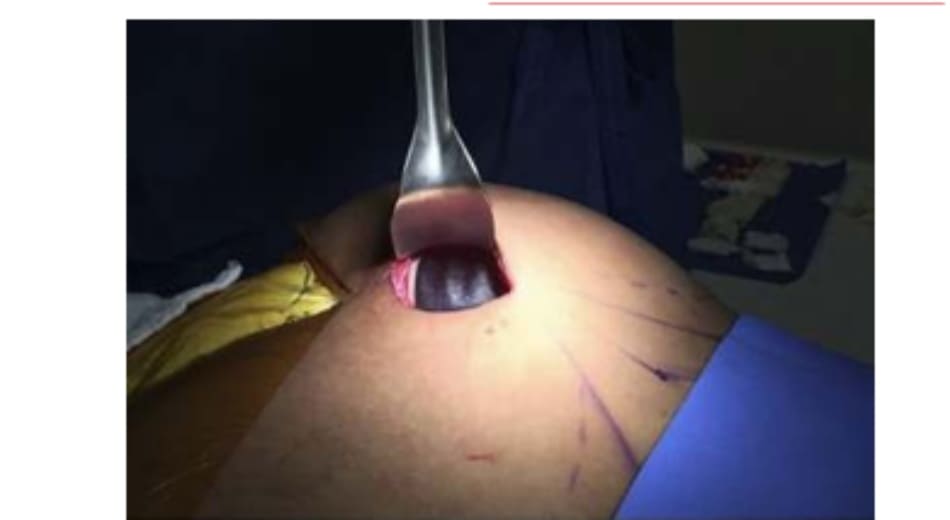

Sau khi đã đưa các khối implant này vào, thực hiện đống vết mổ bằng cách khâu lớp cân mạc bằng hai đường chỉ, một là nylon 2-0 mối rời và polyglactin 910 loại 2-0 đầu tròn mối liên tục, các mối khâu không được quá căng nhằm tạo thuận cho quá trình liền nhưng vẫn che phủ tốt được khối implant.
Sau đó khâu đóng tổ chức sâu và nông dưới da riêng biệt bằng chỉ polydioxanone 2-0. Đóng lớp da bằng chỉ polydioxanone 3-0 mũi vát và khâu vắt thêm một sợi monofilament 4-0 không tiêu (vd: nylon) và cuối cùng gia cố thêm bằng keo sinh học.
Ở những bệnh nhân cần phải cắt bỏ một phần da, nên cắt ở vùng mông trên. Đường rạch và cắt phải được tính toán sao cho việc bóc tách qua mặt phẳng dưới cân đi qua khu vực da bị cắt bỏ đó để thuận tiện cho việc khâu nối sau này. Cách cắt bỏ da thừa như sau: ở vùng thắt lưng hoặc mông trên, cắt phần da và tổ chức dưới da hình chêm (hình tam giác đỉnh hướng vào xương cùng) ở hai bên. Nên cắt bỏ da thừa trước khi tiêm dung dịch tumescent và thực hiện quy trình bóc tách như đã mô tả ở trên.
10. BIẾN CHỨNG VÀ QUẢN LÝ BIẾN CHỨNG
Biến chứng thường gặp là tình trạng bục vết mổ. Vì thế nên đường rạch hai bên được thực hiện, và chúng đã giúp giảm tỉ lệ biến chứng này từ 30% xuống chỉ còn 5-7.9% so với việc rạch một đường ở giữa xương cùng. Quản lý tốt quy trình chăm sóc vết mổ sẽ tạo thuận cho quá trình liền cũng như hạn chế tình trạng lộ mô cấy (biến chứng này xảy ra với tỉ lệ 2%). Cách tiếp cận này bao gồm chăm sóc vết thương tại chỗ bằng dung dịch khử trùng có thành phần Clo và H202. Sau khi tưới rửa bằng dung dịch này, vết thương được xử lý (bôi) bằng gel chứa các tinh thể bạc hoặc alginate bạc và sau đó được phủ lên bằng tấm băng có chứa Triti- cum vulgare cùng với băng kháng khuẩn không dính. Cuối cùng, vết mổ được dán bằng một tấm băng plastic để tránh tiếp xúc với đường mổ bên cạnh cũng như các rác nhân gây bệnh từ bên ngoài. Dịch tiết từ vết mổ có thể phải nuôi cấy và điều chỉnh kháng sinh trong các trường hợp nghi ngờ nhiễm khuẩn. Nếu xuất hiện sẹo, có thể gaiir quyết chúng sau 3-6 tháng khi vết mổ đã lành hẳn.
Bướu huyết thanh có thể xuất hiện, làm thay đổi vị trí mô cấy, dẫn tới nguy cơ bất đối xứng và nhiễm trùng. Do đó, phải hạn chế tối đa biến chứng này. Các khối bướu huyết thanh xuất hiện muộn (sau 3-6 tháng hậu phẫu) thường gặp khi đặt các textured implant (dạng nhám) với tỉ lệ 3-3.7%. Theo kinh nghiệm của chúng tôi, để giải quyết vấn đề này có thể thay thế loại mô cấy (sang dạng trơn), cắt bỏ một phần vỏ và đặt dẫn lưu.
Tỷ lệ nhiễm trùng thường thấp hơn 1% và điều trị thường cần loại bỏ tạm thời mô ghép ra ngoài. Cảm giác vùng mông có thể bị mất đi trong 6 tuần đầu sau phẫu thuật và sẽ hồi phục trở lại sau 4 tháng.
Những biến chứng ít gặp khác bao gồm co thắt bao xơ, xoay mô ghép, và loét da, với tỉ lệ chung vào khoảng dưới 1% mỗi loại và đều phải cản thiệp phẫu thuật để giải quyết chúng.
11. CHĂM SÓC HẬU PHẪU
Vì tình trạng bục vết mổ thường xuất hiện từ ngày thứ 12 đến 16 sau phẫu thuật, bệnh nhân nên được hướng dẫn hạn chế các hoạt động gây tăng áp, co kéo vùng mông trong khoảng thời gian này. Sau 2 tuần, Bệnh nhân có thể hoạt động trở lại, nhưng các hoạt động thể chất và ngồi nhiều thường phải hạn chế tối đa trong tháng đầu tiên, trừ những lúc đi vệ sinh. Khi đi toi- let, nên khuyên bệnh nhân dùng loại toilet với nắp ngồi cao và có tay cầm để làm giảm áp lực lên vết mổ. Khi ngủ nếu nằm ngửa thì phải kê thêm 1 gối dưới thắt lưng và 1 gối dưới vùng đùi trên trong vòng 3 tuần. Nếu có thể thì nên nằm sấp.
11.1.Dụng cụ hỗ trợ
Nên mặc các loại quần nịt trong vòng 6 tuần sau phẫu thuật để luôn duy trì một lực tương đối ở vùng mông trên. Nếu muốn hạn chế đè ép vào vết mổ, có thể chỉ dùng các loại dây nịt tại đúng vị trí 1/3 trên. Nếu dùng dây nịt thì nên kèm thêm 1 miếng nịt bụng ở trên để cân bằng áp lực giữa vùng mông và bụng.
11.2.Chăm sóc vết mổ
Khi tháo băng, bệnh nhân vẫn phải tiếp tục rửa vết mổ bằng dung dịch sát khuẩn hàng ngày, sau mỗi lần đi vệ sinh. Bệnh nhân có thể tắm ngay 1 ngày sau phẫu thuật. Dùng kháng sinh dựphòng (moxi- floxacin) ngay trước phẫu thuật và duy trì sau phẫu thuật 10 ngày. Sau mỗi lần hẹn đến khám lại, nên bổ sung vào vết mổ các loại keo liền vết thương để tránh sự xâm nhập của vi khuẩn.
11.3.Giảm đau sau mổ
Hầu hết bệnh nhân ít hoặc không gặp phải khó chịu sau phẫu thuật. Tuy nhiên vẫn nên kê giảm đau nhóm NSAIDs và chườm đá (nếu đau) trong ít nhất 10 ngày.
12. THỜI GIAN HỒI PHỤC SAU MỔ
Bệnh nhân có thể trở lại làm việc sau 3 tuần. Các hoạt động thể chất có thể bắt đầu lại sau 8 tuần. Nếu bị bục vết mổ, nên yêu cầu bệnh nhân hạn chế vận động thêm 6 tuần sau phẫu thuật. Những bệnh nhân đã từng ghi nhận bị bục vết mổ, nên hạn chế vận động trong vòng 12 tuần sau phẫu thuật. Khối implant sẽ đem lại cảm giác hơi khó chịu (do cứng, chắc) trong khoảng thời gian đầu, nhưng sau khoảng 3 tháng sẽ mềm trở lại.
13. KẾT QUẢ
Bệnh nhân 31 tuổi tiền sử khỏe mạnh, có chỉ định nâng mông bằng implant do thiếu hụt thể tích. Hai khối anatomic implant 225 mL polyurethane dạng gel được đặt ở vị trí dưới cân. Sau phẫu thuật không ghi nhận biến chứng trong suốt quá trình hồi phục, vết mổ liền tốt (Hình 18).
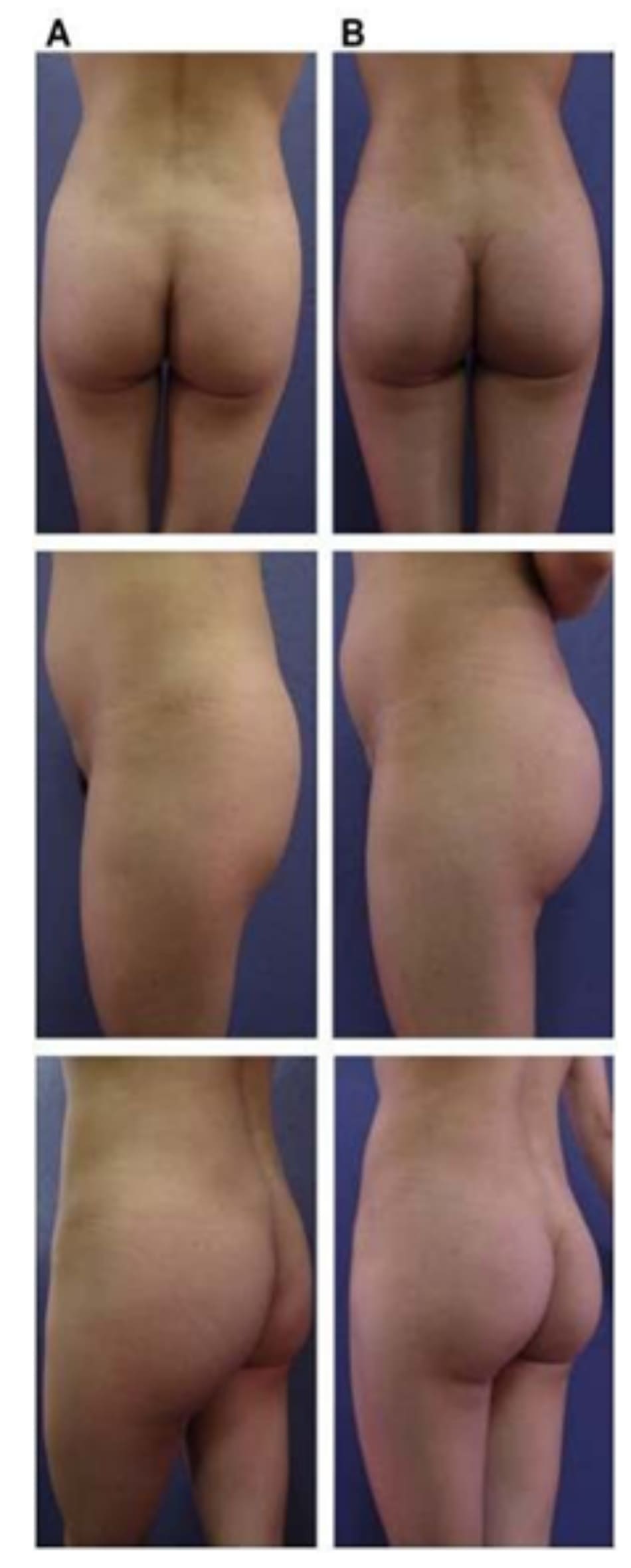

Bệnh nhân 52 tuổi xuất hiện chùng da vùng mông (mức độ nặng), mong muốn giải quyết vấn đề này đồng thời tăng kích thước vòng ba. Hai khối anatomic implant thể tích 330mL dạng silicone được đặt ở dưới cân cơ mông lớn.Hậu phẫu đánh giá thấy giảm thời gian hồi phục (Hình 19).
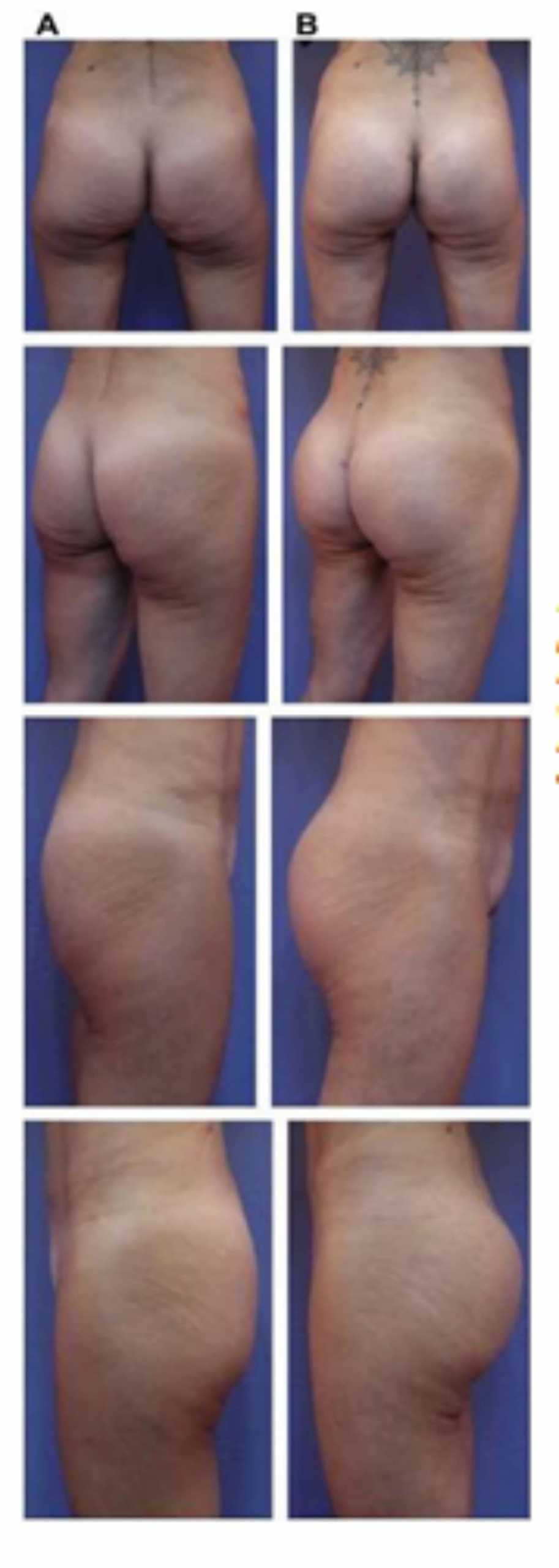
(B) và sau phẫu thuật làm đầy mông của bệnh nhân chùng da vùng mông tương đối nhiều. Bệnh nhân được đặt khối implant dưới cân thể tích 330 mL ở hai bên.
Bệnh nhân 30 tuổi mong muốn cải thiện hình dáng vòng ba, mặc dù vòng mông đã tương đối đầy đặn. Bác sĩ sau khi đánh giá đã đưa ra quyết định hút mỡ eo và làm đầy mông bằng implant. Hai khối implant microtextured (vi nhám) thể tích 330 mL được đặt cân đối ở hai bên. Bệnh nhân sau phẫu thuật xuất hiện bục một phần vết mổ (dài khoảng 2cm) ở hai bên nhưng không sâu và đã điều trị kịp thời bằng dung dịch sát khuẩn, kháng sinh tại chỗ và toàn thân. Vết mổ liền lại tốt (Hình 20).
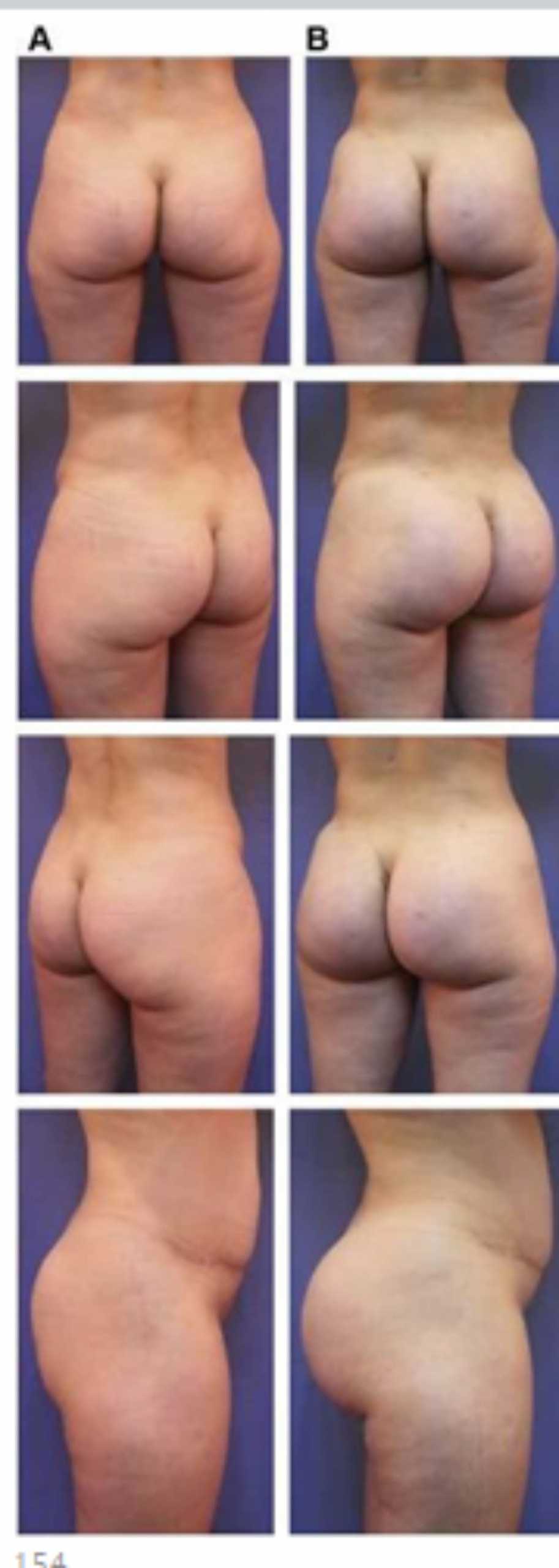
(B) và sau phẫu thuật làm đầy mông của bệnh nhân có vùng mông tương đối đầy đặn. Bệnh nhân được đặt khối implant dưới cân thể tích 330 mL ở hai bên.
Cuối cùng, một bệnh nhân 48 tuổi có vùng thắt lưng tương đối phẳng. Với tiền sử đã từng hút mỡ và hiện tại đang mong muốn được làm đầy mông để cải thiện hình thể phần thắt lưng (một cách tương đối). Hai khối implant mi- crotextured thể tích 300 mL được đặt ở dưới cân. Bệnh nhân được tiếp tục điều trị bằng liệu pháp siêu âm (dùng sóng siêu âm) sau phẫu thuật nhằm giảm phản ứng viêm tại chỗ. Sau phẫu thuật không ghi nhận biến chứng (Hình 21).
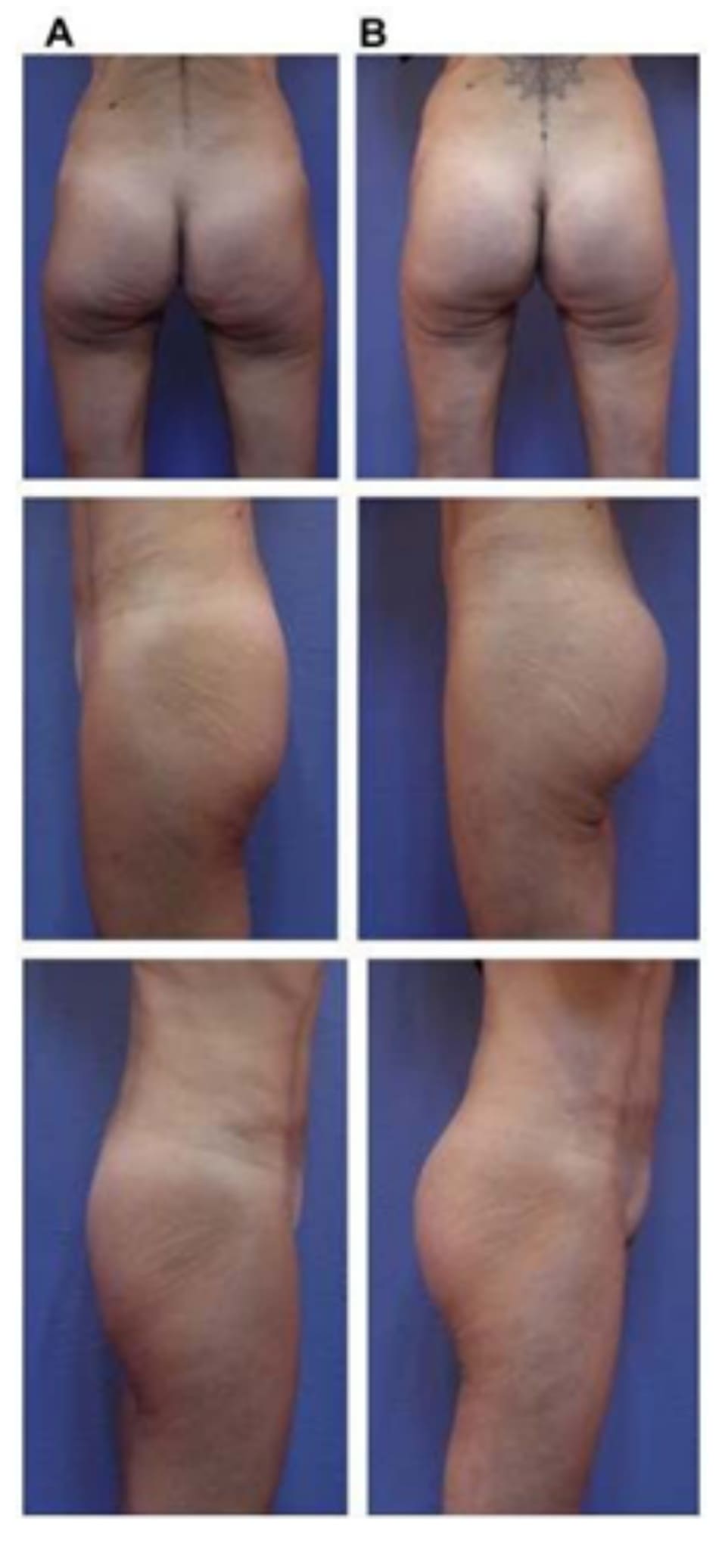
14. TỔNG KẾT
Nâng mông bằng implant dạng silicone tương đối an toàn và hiệu quả, tỉ lệ biến chứng thấp hơn cùng với đó là sự hài lòng của bệnh nhân cũng cao hơn các dạng implant khác. Mặc dù nâng mông implant đã được áp dụng trên 30 năm nay, nhưng chỉ đến 10 năm trở lại đây, nhận thức cũng như nhu cầu của bệnh nhân về việc cải thiện hình thể bờ mông mới thực sự được nâng cao. Các thủ thuật làm đầy mông/nâng mông đã tăng lên đột biến (600%) trong 5 năm trở lại đây. Có thể thấy chỉ định hàng đầu cho những bệnh nhân muốn làm đầy là ghép mỡ, những thực tế thì không mấy ai có chỉ định thực hiện những thủ thuật đó cả. Vì thế mà những nhà lâm sàng nghĩ tới implant. Quá trình ra đời và phát triển của những kỹ thuật implant thực sự là một chặng đường dài vừa thực hành vừa nghiên cứu, vì ban đầu tỉ lệ bục vết mổ rất cao. Đây cũng là lý do tại sao kỹ thuật rạch hai đường, mỗi bên một đường và cách xa hậu môn lại được ưa dùng hơn.
Việc sử dụng implant, siz-ers và tiêu bản có sẵn cùng với kỹ thuật bóc tách phía bên ngoài bờ xương cùng đã giúp giảm đáng kể tỉlệbiến chứng. Cuối cùng, việc sử dụng các dụng cụ phẫu thuật đặc biệt đã giúp công đoạn bóc tách trở nên dễ dàng hơn, giảm tỉ lệ tử vong cũng như thời gian phẫu thuật.
15. TÀI LIỆU THAM KHẢO
1. De la Pen˜a JA, Rubio OV, Cano JP, et al. Subfascial gluteal augmenta- tion. Clin Plast Surg 2006;33:405– 22.
2. Singh D. Universal allure of the hourglass figure: an evolu- tionary theory of female physi- cal attractiveness. Clin Plast Surg 2006;33:359–70.
3. Cuenca-Guerra R, Lugo-Beltran I. Beautiful buttocks: characteristics and surgical techniques. Clin Plast Surg 2006;33:321–32.
4. Centeno RF, Young VL. Clinical anatomy in aesthetic gluteal body contouring surgery. Clin Plast Surg 2006;33:347–58.
5. Mendieta CG. Gluteoplasty. Aes- thet Surg J 2003;23: 441–55.
6. De la Pen˜a JA, Lo´pez HM, Gam- boa LF. Augmentation gluteoplas- ty: anatomical and clinical con- siderations. Key Issues in Plastic Cosmetic Surgery 2000;17:1–12.
7. De la Pen˜a JA. Subfascial tech- nique for gluteal augmentation. Aesthet Surg J 2004;24:265–73.
8. De la Pen˜a JA, Rubio OV, Cano JP, et al. History of gluteal augmenta- tion. Clin Plast Surg 2006;33:307– 19.
9. Tardif M, De la Pen˜a JA. Gluteal augmentation. In: Aston SJ, Stein- brech DS, Walden JL, editors. Aes- thetic plastic surgery. Saunders El- sevier; 2009. p. 837–44.
Tham khảo thêm một số bài viết cùng chủ đề
- Nâng mông trong cơ implant kết hợp tiêm mỡ trực tiếp
- Nâng mông dưới cơ – Phương pháp phẫu thuật, Biến chứng






![[Review] 5 loại kem chống nắng tốt nhất của nhà Skin Aqua Kem chống nắng của nhà Skin Aqua](https://benhvienthammyab.vn/wp-content/uploads/2023/01/kem-chong-nang-1-100x70.jpg)
![[Mách bạn] Top 6 dòng kem dưỡng ẩm nên dùng nhất hiện nay Các dòng kem dưỡng ẩm nên dùng](https://benhvienthammyab.vn/wp-content/uploads/2022/12/kem-duong-am-1-100x70.jpg)
![[Mách bạn] Top 10 loại serum trị thâm mụn được tin tưởng nhất hiện nay Top 10 serum trị thâm mụn tốt nhất hiện nay](https://benhvienthammyab.vn/wp-content/uploads/2021/11/serum-tri-tham-mun-1-100x70.jpg)

![[TỔNG HỢP] 7 cách trị mụn cám bằng cà chua hiệu quả tại nhà Có nên trị mụn cám bằng cà chua hay không?](https://benhvienthammyab.vn/wp-content/uploads/2021/09/tri-mun-cam-bang-ca-chua-1-100x70.jpg)

