Bài viết Nâng mông trong cơ implant kết hợp tiêm mỡ trực tiếp được dịch bởi Ths, Bs Nguyễn Đình Trung từ sách PHẪU THUẬT TẠO HÌNH THẨM MỸ VÙNG MÔNG của Paulo Miranda Godoy, MDa,*, Alexandre Mendonga Munhoz, MD, PHD.
1. TỪ KHÓA
- Nâng mông Implant bằng silicone
- Ghép mô mỡ
- Tiếp cận vào trong các lớp cơ
- Kết quả
- Biến chứng
2. ĐIỂM QUAN TRỌNG
- Các phiên bản mới nhất của túi độn silicone và các phương pháp phẫu thuật sẽ được giới thiệu trong bài, đặc biệt là nâng mông trong cơ, phương pháp đã giúp cải thiện kết quả thẩm mỹ sau nâng mông.
- Ưu điểm của phương pháp nâng mông trong cơ là mô cấy sẽ được tổ chức da che phủ hoàn toàn, hạn chế tối đa việc để lộ mô cấy và tránh được các hạn chế của phương pháp đặt túi độn dưới cân.
- Ghép mỡ tự thân là quy trình được thực hiện tương đối nhiều trong thời gian gần đây. Các nghiên cứu lâm sàng khác nhau chỉ ra rằng ghép mỡ có thể là một lựa chọn để điều trị các thiếu hụt vùng mông thứ phát sau phẫu thuật thẩm mỹ.
- Hầu hết các bệnh nhân thực hiện làm đầy mông ngay từ đầu hoặc sau một thủ thuật khác đều có thể thực hiện thành công với mặt phẳng tiếp cận trong cơ này.
- Các bệnh nhân phù hợp để thực hiện kỹ thuật này là những người thiếu hụt thể tích mông nghiêm trọng, da chùng nhiều và vùng trung tâm mông nhô ra không đủ, ít mô mềm để có thể đảm bảo che đủ mô cấy. Các bệnh nhân thiếu hụt một phần hoặc toàn bộ lượng mô mềm cần thiết để có thể che phủ toàn bộ khối implant hoặc những người có bất thường về các mặt phẳng đặt túi độn cũng có thể phù hợp, mặc dù kém hơn.
3. GIỚI THIỆU
Tại Hoa Kỳ, số lượng người thực hiện các thủ thuật nâng mông, bao gồm implant và filler mỡ, đã tăng hơn 20% chỉ trong 1 năm, từ 2014 tới 2015.
Sự phát triển của các túi độn silicone đã được cải tiến cùng với các kỹ thuật phẫu thuật mới đã kh- iến việc nâng mông dần được chấp nhận rộng rãi. Mặc dù nâng mông có tỉ lệ thành công cao, tuy nhiên cũng có mốt số trường hợp không đạt yêu cầu và phải phẫu thuật lại. Theo kinh nghiệm của các tác giả, thông thường các trường hợp phải phẫu thuật lại đều liên quan tới mô mềm như việc để lộ vật cấy dưới da khiến bệnh nhân có thể sờ/nhìn được chúng. Mặc dù vị trí cấy ghép dưới cân có thời gian phục hồi sau phẫu thuật nhanh hơn, nhưng khả năng để lộ mô cấy dưới da cũng lớn hơn. Tuy nhiên với cách tiếp cận dưới cơ, bác sĩ đã giảm được đáng kể các biến chứng như sai lệch vị trí túi độn, túi di chuyển, đùn túi cấy, và đặc biệt là tình trạng để lộ mô cấy dưới da dường như không còn. Mặc dù vậy với phương pháp này, đôi lúc vẫn ghi nhận được các ca tạo hình không được như ý. Để tránh gặp tình trạng này, có thể sử dụng tiêm mỡ trực tiếp xung quanh mô cấy để đạt được hình dáng mong muốn. Sự kết hợp của các phương pháp này, sử dụng cả implant và ghép mỡ, có khả năng làm giảm các biến chứng và kết quả không mong muốn.
Hiện nay, việc implant mông trong cơ kết hợp với tiêm (ghép) mỡ trực tiếp đang trởnên phổbiến vì nó mang lại kết quả tốt hơn so với các kỹ thuật tiếp cận nâng mông dưới cơ đơn thuần. Giống như các nghiên cứu khác, các tác giả đều cho ra kết quả tương đối khả quan, đặc biệt ở các bệnh nhân đã được lựa chọn kỹ cho thủ thuật nâng mông trong cơ (Bảng 1).

Trong hơn 10 năm qua, cũng như các phẫu thuật nâng ngực, việc áp dụng ghép mỡ tự thân trong tạo hình mông đã ngày một phổ biến, với chỉ định rộng rãi. Việc ghép mỡ tự thân đã được thực hiện thường xuyên hơn từ năm 2008, sau khi các khuyến nghị mới được công bố. Dựa trên các nghiên cứu lâm sàng khác nhau, Hiệp hội Bác sĩ phẫu thuật thẩm mỹ Hoa kỳ đã kết luận rằng ghép mỡ có thể được xem xét để điều trị các khuyết tật vùng vú do hậu quả của ung thư và các di chứng sau thẩm mỹ. Mặc dù sự hiệu chỉnh lượng mỡ cũng như vị trí trong các quy trình ghép mỡ đã cải thiện rất nhiều, tuy nhiên các tác giả vẫn luôn muốn một kỹ thuật theo tiêu chuẩn được mô tả rõ ràng, từ đó làm chỉ dấu cho họ thực hành.
Do implant và kỹ thuật đặt túi độn trong cơ là tương đối hiệu quả và có thể áp dụng trong nhiều trường hợp nâng mông thẩm mỹ. Tuy nhiên một loạt các kết quả không như mong muốn được báo cáo, có thể là do những trường hợp này không đủ mô mềm để che phủ toàn bộ khối implant. Do đó, ghép mỡ nên được nghiên cứu để kết hợp với nâng mông trong cơ, như một liệu pháp kết hợp để cải thiện kết quả và hạn chế biến chứng. Ngoài ra, cần phải nhấn mạnh rằng nếu ghép mỡ tự thân và nâng mông implant có khả năng tái tạo vùng mông như nhau và rủi ro tương tự nhau thì nên kết hợp chúng trong 1 quy trình phẫu thuật thay vì làm riêng lẻ.
Mục tiêu của bài viết này là nhằm cung cấp một cái nhìn tổng thể thể về nâng mông implant trong cơ kết hợp với ghép mỡ tự thân. Mặc dù nâng mông là thủ thuật được nghiên cứu kỹ lưỡng, nhưng các báo cáo trước đây về kỹ thuật nâng trong cơ còn hạn chế và đặc biệt là khi nâng sử dụng các loại sili- cone thế hệ mới. Ngoài ra, không có báo cáo lâm sàng nào đề cập cụ thể đến việc lập kế hoạch phẫu thuật, kết quả và đánh giá biến chứng của liệu pháp kết hợp này. Trước đây cũng có một nghiên cứu của Carde- nas – Camarena và Paillet đề cập tới việc hút mỡ kết hợp với implant để nâng mông, và họ cũng cho rằng đây là một phương pháp hiệu quả. Tuy nhiên không giống với phương pháp của họ, các tác giả ở đây cho rằng việc kết hợp implant với tiêm mỡ trực tiếp ở dưới da sẽ thu được kết quả khả quan hơn. Cụ thể, mô cấy được bảo vệ bởi tổ chức cơ, tạo sự chắc chắn và đồng đều, và phần trên của mô cấy được ‘ngụy trang’ bởi lớp chất béo được ghép, khiến đường nét cơ thể tự nhiên hơn nhiều.
Bài báo này mô tả chi tiết về phương pháp của tác giả, bao gồm việc đánh giá trước phẫu thuật, chăm sóc chu phẫu và hậu phẫu ở bệnh nhân implant mông trong cơ kết hợp với cấy mỡ trực tiếp. Các kỹ thuật phẫu thuật, các ưu điểm và hạn chế cũng được thảo luận trong bài. Trong thực hành lâm sàng, cách tiếp cận này sẽ giúp Bác sĩ phẫu thuật tạo hình có thể đạt được kết quả thẩm mỹ như mong muốn, phù hợp với nhu cầu của bệnh nhân.
4. CUỘC CÁCH MẠNG CỦA TÚI IMPLANT VÀ CÁCH TIẾP CẬN TRONG CÁC LỚP CƠ
Túi silicone nâng mông có thể được đặt vào một trong 4 khoang với mốc giải phẫu quan trọng là cơ mông lớn: dưới da, dưới cân, dưới cơ và trong cơ. Trong 10 năm qua, quy trình này đã được cải thiện bằng cách thay đổi vị trí đặt túi implant và loại đường mổ được sử dụng.
Vào năm 1960, Bartels và cộng sự là một trong những người đầu tiên khuyến nghị đặt mô cấy ở trên cơ mông lớn, sử dụng đường rạch dưới mông. Nhưng với tính không ổn định của túi cấy và lượng mô mềm che phủ thường không đủ, nên khả năng đặt túi cấy dưới da sẽ dẫn tới nhiều biến chứng, có thể để lại di chứng lâu dài như lệch vị trí, sờ thấy túi cấy, không cân đối và co kéo bao xơ. Năm 1980, Robles và cộng sự đã giới thiệu một quy trình mới, đặt túi độn dưới cơ để nâng mông qua một đường rạch ở giữa xương cùng. Túi độn dưới cơ này nằm giữa cơ mông lớn và cơ mông nhỡ, nên sẽ bị giới hạn tương đối về khoảng không gian cũng như thể tích. Trong quy trình mới này, cơ tháp sẽ không được bóc tách ở phía dưới để tránh đè ép vào thần kinh hông to. Nên chính vì hạn chế này mà khối implant thường phải đặt hơi cao lên phần mông trên, sẽ làm ảnh tưởng tới hình dáng mong muốn của mông (phần trên thừa, phần dưới thiếu). Để cải thiện kết quả điều trị, Vergara và Marco đã mô tả một quy trình khác, cấy túi độn trong cơ. Theo kinh nghiệm của họ cho thấy, đặt túi cấy ở vị trí này sẽ được da và mô mềm che phủ đầy đủ, hạn chế khả năng lộ mô cấy dưới da và có thể đặt túi ở phía dưới đối với những trường hợp cần tăng thể tích vùng mông dưới (do không bị hạn chế bởi cơ tháp). Hơn nữa, có thể dùng túi cấy với thể tích lớn hơn. Mặc dù quy trình này tối ưu đến vậy, các tác giả lại không đi sâu vào mô tả giới hạn tối đa thể tích túi cấy cũng như cách bóc tách tổ chức. Do đó, Gonzalez đã trình bày các thông số cần thiết cho phẫu thuật này, với mục đích để tránh lộ mô cấy dưới da. Kỹthuật này mô tả cách xác định và đánh giá 3 điểm tham chiếu quan trọng (X, Y, Z) và một đường (G) là đường dẫn cho việc đặt túi cấy bên trong cơ mông lớn.
Cách tiếp cận dưới cân, được giới thiệu vào những năm 2000 bởi de la Pena và các đồng nghiệp, đã được các Bác sĩ phẫu thuật đặc biệt chú ý. Việc đặt túi silicone trong cơ đôi khi có thể dẫn tới những kết quả không như mong muốn, đặc biệt là ở những bệnh nhân hoạt động thể chất nhiều. Ngoài ra, một số nhà nghiên cứu đã quan sát thấy rằng đặt túi cấy trong cơ có thể có một số khó khăn liên quan tới việc bóc tách các khối cơ để tạo ra mặt phẳng lý tưởng, dẫn tới nguy cơ lộ túi cấy dưới da và đau sau phẫu thuật. Bất chấp những tranh cãi liên quan đến việc thiếu mô mềm che phủ túi cấy cũng như các giới hạn về việc lựa chọn túi cấy trong cơ, một vài ng- hiên cứu đã cho thấy kết quả của kỹ thuật này rất khả quan, đặc biệt đối với những trường hợp đã lựa chọn bệnh nhân một cách kỹ lưỡng.
Tuy nhiên, không có sự đồng thuận nào về vị trí và khả năng bao phủ mô cấy trong cả hai cách tiếp cận là dưới cân và trong cơ. Mofid và cộng sự đã khẳng định rằng việc đặt mô cấy trong cơ sẽ phù hợp đối với những bệnh nhân có lượng mô dưới da mỏng. Ngược lại, túi cấy dưới cân có thể giúp nâng mông, đặc biệt ở phần mông dưới hiệu quả hơn, đặc biệt ở những bệnh nhân được phân loại vào nhóm mông dài.
Trong một cuộc khảo sát gần đây, Mofid và cộng sự đã gửi tới 83 bác sĩ phẫu thuật tạo hình thuộc Hiệp hội phẫu thuật tạo hình hoa kỳ một phiếu khảo sát 10 câu hỏi khai thác về số trường hợp đã phẫu thuật, mặt phẳng đặt túi độn, đường mổ và biến chứng ghi nhận. Kết quả thu về, 19 người Bác sĩ phản hồi (25%) cung cấp dữ liệu về 2226 bệnh nhân và phần lớn số người được hỏi (68.4%) ủng hộ việc đặt túi độn mông.
Dựa trên kinh nghiệm lâm sàng của các tác giả và các nhà nghiên cứu, họ đã nhấn mạnh sự quan trọng của mặt phẳng đặt túi cấy trong mối tương quan với khối implant và mô mềm. Họ cũng nêu ra những ưu điểm của quy trình này, bao gồm khả năng mô mềm có thể phủ toàn bộ mô cấy và giảm thời gian phục hồi sau phẫu thuật so với các mặt phẳng khác, đặc biệt ở những bệnh nhân có lượng mô mềm hạn chế.
Kể cả với những lợi điểm này, các tác giả tin rằng những tiến bộ trong kỹ thuật phẫu thuật vẫn cần được liên tục cập nhật để cải thiện kết quả thẩm mỹ và hạn chế tối đa biến chứng. Ngoài ra, cần có các nghiên cứu sâu hơn để so sánh tỷ lệ biến chứng giữa nâng mông trong cơ và dưới cân.
5. TIÊM MỠ TỰ THÂN
Ghép mỡ (tiêm mỡ) được sử dụng nhiều trong phẫu thuật tái tạo và thẩm mỹ để điều trị các khu- yết tật đường nét trên cơ thể với rất nhiều kỹ thuật hút mỡ, chuẩn bị mô cấy, ghép mỡ. Theo thống kê của Hiệp hội phẫu thuật tạo hình thẩm mỹ quốc tế thì trong năm 2009, số lượng ca ghép mỡ chiếm 6% trong tổng số các ca thẩm mỹ không phẫu thuật, với hơn 514000 thủ thuật được thực hiện trên toàn thế giới.
Mười năm qua đã chứng kiến sự ra đời của phương pháp ghép mỡ tự thân trong phẫu thuật vú. Ghép mỡ có ưu điểm là đạt được hình thể tự nhiên và lâu dài, ngay cả đối với trường hợp phải phẫu thuật nhiều lần. Năm 2008, Hiệp hội bác sĩ phẫu thuật thẩm mỹ Hoa Kỳ đã thành lập một ủy ban (Lực lượng đặc nhiệm), và họ kết luận rằng có thể áp dụng ghép mỡ trong nâng ngực và sửa chữa những khuyết tật do hậu quả của ung thư.
Trong những báo cáo của mình, lực lượng đặc nhiệm này đã nhấn mạnh rằng ghép mỡ có thể được coi là một phương pháp phẫu thuật trong tạo hình ngực vì chúng dễ thực hiện đồng thời lại giảm được tỉ lệ các biến chứng gặp phải sau phẫu thuật.
Mặc dù nhiều quy trình phẫu thuật khác nhau đã được thực hiện để tìm ra phương pháp giúp bảo tồn lượng mô ghép (mỡ), bao gồm việc rửa, ly tâm và gạn lọc; tuy nhiên vẫn còn nhiều tranh cãi về kết quả thẩm mỹ của chúng, các biến chứng và di chứng có thể gặp. Coleman và Saboeiro đã giới thiệu “quy trình cấu trúc hóa mô ghép” và chỉ ra tầm quan trọng của việc loại bỏ phần mô mỡ chết bằng cách ly tâm lượng mỡ hút ra. Họ cũng nhấn mạnh đến phương pháp hút mỡ, ly tâm mà không làm tổn thương đến các tế bào mỡ, và đặc biệt là mô tả cách tiêm mỡ lượngnhỏ khi ghép mô để tạo sự tiếp xúc tối đa giữa lượng chất béo và mô tiếp nhận (vùng mông). Kỹ thuật này đã được ứng dụng trong lâm sàng và đặc biệt được đưa vào các nghiên cứu chuyên sâu hơn. Kinh nghiệm của các bác sĩ trong phẫu thuật chỉnh hình ngực và mông đã khẳng định rằng kỹ thuật của hai tác giả Coleman và Saboeiro đem lại kết quả khả quan hơn, giảm tỉ lệ biến chứng sau phẫu thuật.
Theo quan điểm các tác giả, mặc dù đã thu được kết quả tốt, tuy nhiên vẫn chưa có báo cáo hoặc bài báo tổng phân hợp nào về di chứng lâu dài sau ghép mỡ. Các dữ liệu hiện có về ghép mỡ nâng mông chỉ được giới hạn trong các chuỗi ca lâm sàng và nghiên cứu hồi cứu. Một số nghiên cứu đã quan sát thấy rằng lipofilling có liên quan tới việc hình thành các nốt (mỡ vón cục) và nốt vôi hóa, có khả năng ảnh hưởng tới hồi phục sau phẫu thuật. Tuy nhiên, dữ liệu lâm sàng gần đây đã cho thấy những kết quả khả quan với tỉ lệ biến chứng hoại tử mỡ thấp hơn.
Ngược lại với kỹ thuật ly tâm mô ghép, Khater và các cộng sự thấy rằng các tế bào tiền thân ở dạng hoạt động đang chuyển hóa thành tế bào mỡ trưởng thành lại nằm trong phần mỡ bị ly tâm đi, mà rõ ràng chúng là nguồn cung cấp thêm tế bào mỡ quan trọng cho mô ghép. Tương tự vậy, Rohrich và cộng sự đã quan sát thấy rằng tỉ lệ tế bào mỡ sống sót sau khi ly tâm không khác nhiều so với sau khi lọc.
Bất chấp những lợi ích và ưu điểm của kỹ thuật ly tâm đã được mô tả trước đó, chúng ta thấy rằng vẫn còn thiếu nhiều nghiên cứu lâm sàng có kiểm soát trong việc đánh giá các khía cạnh về kỹ thuật của phương pháp ghép mỡ tự thân, chẳng hạn như cách lấy và xử lý mô ghép, kỹthuật ghép, khu vực hút mỡ, và tỉ lệ sống sót của mô ghép sau hút. Tương tự, không có nghiên cứu nào so sánh khả năng sống sót của các nhóm tế bào mỡ ở các kỹ thuật hút và chuẩn bị mô ghép khác nhau.
Lipofilling vào vùng mông để cải thiện đường bờ mông và nâng mông đã trở nên phổ biến sau các công bố của Mendieta. Không chỉ với tỉ lệ tử vong thấp hơn, ghép mỡ còn giúp giảm thời gian hồi phục và cũng linh hoạt hơn trong các chỉ định phẫu thuật so với implant silicone. Mặc dù mỗi phương pháp đều có những ưu điểm khác nhau, nhưng với những bệnh nhân được lựa chọn kỹ lưỡng, liệu pháp kết hợp hai pp này giúp cải thiện ngoại hình vùng mông, tăng tỉ lệ hài lòng của bệnh nhân sau cấy ghép.
Từ nhìn nhận của các tác giả, chúng ta có thể thấy rằng nếu bệnh nhân có lượng mô mềm đủ che phủ khối implant và giải phẫu bình thường, họ không cần ghép mỡ bổ sung sau đặt implant. Nhưng đối với những trường hợp còn lại, kết hợp hai phương pháp trên là giải pháp hữu hiệu. Chúng giúp Bác sĩ có thể tinh chỉnh kết quả implant nếu chưa được như mong muốn, và đây cũng được coi như giải pháp thay thế cho các cuộc đại phẫu vùng mông thẩm mỹ.
6. LÊN KẾ HOẠCH/PHƯƠNG PHÁP PHẪU THUẬT
6.1.Làm đầy mông trước implant
Nói chung, hầu hết các bệnh nhân có đủ lượng mỡ ghép sẽ được thực hiện implant mông trong cơ kết hợp với lipofiller. Những bệnh nhân gầy và không có đủ lượng mô mềm che phủ khối implant sẽ được thực hiện làm đầy trước (Test véo da thấy chiều cao vùng da véo được < 2 cm). Trong nghiên cứu của tác giả, hầu hết bệnh nhân đều gầy, BMI < 20. Mặc dù những người này có ít mô mỡ, chúng ta vẫn có thể lấy được một phần ở vùng hông và sườn. Họ nhận thấy rằng không cần lipofilling bổ sung nếu test véo da cho kết quả từ 2-3 cm; thậm chí thủ thuật tiêm mỡcònđược liệt vào hàng chống chỉ định tương đối sau implant. Những chỉ định cho thủ thuật nâng mông trong cơ kết hợp cấy mỡ tự thân được mô tả ở bảng 2.

6.2.Làm đầy mông sau implant
Đây là kỹ thuật được mô tả trong bài viết này. Những bệnh nhân phù hợp với quy trình này bao gồm: thiếu hụt một phần hoặc toàn bộ mô mềm, nhìn/sờ thấy khối implant sau khi ghép, đường bờ mông không liên tục sau implant. Ở những bệnh nhân có mô dưới da mỏng và căng thường dễ bị lộ mô ghép, đặc biệt ở những bệnh nhân gầy. Do đó, sau implant cần thay thế túi cấy hoặc tiêm thêm mỡ vùng mông để ‘ngụy trang’ khuyết điểm này. Theo kinh nghiệm của các tác giả về việc phục hình, phẫu thuật implant mông trong cơ kết hợp với tiêm mỡ trực tiếp sau đó sẽ được chỉ định khi: (1) thiếu/bất thường một phần mô mềm ở vùng mông; (2) sờ thấy đường viền của túi cấy; (3) nhìn thấy đường viền túi cấy; (4) đường bở mông không liên tục. Một số bệnh nhân thỏa mãn nhiều hơn 1 chỉ định thì vẫn áp dụng phương pháp kết hợp này được. Các chỉ định được mô tả trong bảng 2.
6.3.Đánh giá trước mổ
Khu vực hút mỡ và ghép mỡ sẽ được đánh dấu trên bệnh nhân ở tư thế đứng trước khi phẫu thuật. Ngoài ra cần đánh dấu giao điểm của đường liên mông và tam giác cùng, đây là một điểm tối quan trọng trong việc lập kế hoạch phẫu thuật, nên không được đánh dấu ở tư thế nằm vì chúng có thể bị thay đổi vị trí (Hình 1).
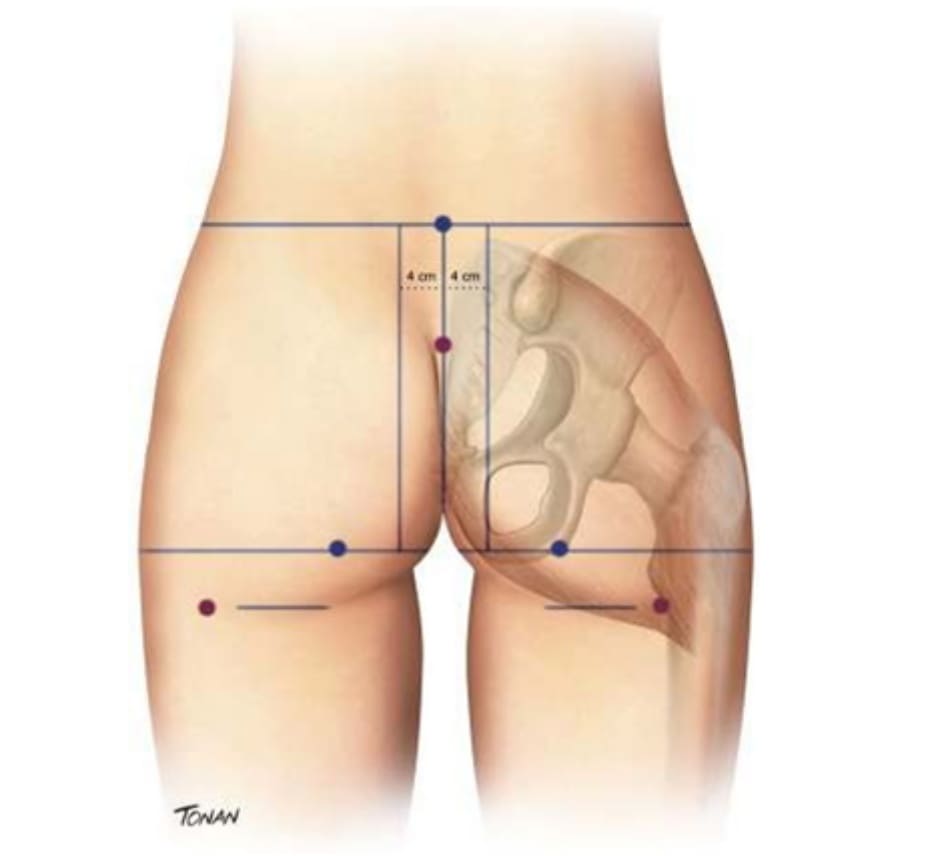
Tiếp đó để bệnh nhân ở tư thế nằm sấp, xác định ụ ngồi (vị trí nhô ra nhiều nhất của xương ngồi, sở được khi bệnh nhân nằm). Tiếp đó vẽ một đường thẳng trục dọc cơ thể đi qua đường liên mông (gọi là đường A). Tiếp đó, vẽ hai đường song song với đường A về hai phía của mông, cách đường A khoảng 4cm mỗi phía (đường B). Tiếp tục vẽ đường liên ụ ngồi (đường C). Việc xác định đúng ụ ngồi rất quan trọng vì đường C là giới hạn dưới của khối implant. Sau đó, đặt khối implant lên da vùng mông sao cho chúng tiếp xúc được cùng lúc với đường B và C, vẽ giới hạn bên ngoài và bên trên của chúng (Hình 2).
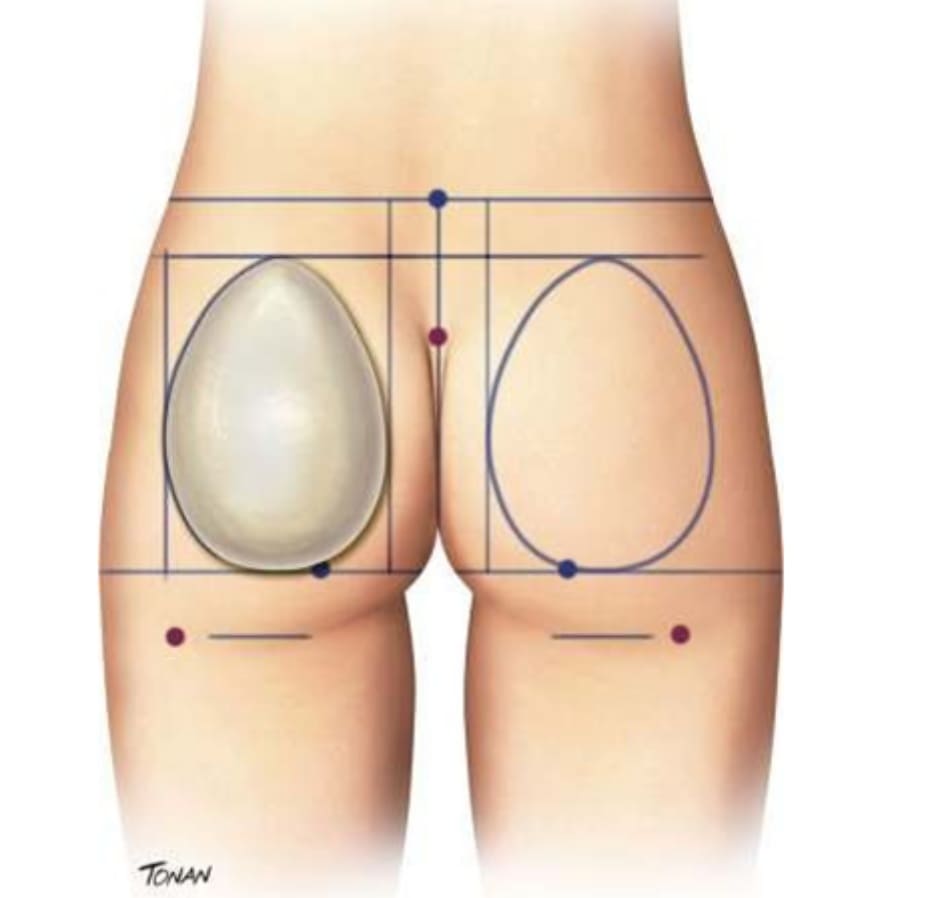
Dựa trên kích thước khối implant đó, xác định giới hạn của vỏ sao cho không phải bóc tách cơ quá nhiều đồng thời vẫn đảm bảo được tính an toàn trong phẫu thuật. Thủ thuật này giúp xác định được vỏ bao phù hợp, tạo ra một túi cấy vừa phải giúp chúng cố định chắc chắn trong khối cơ mông, ngăn ngừa hiện tượng xoay hoặc di lệch của khối implant.
6.4.Phương pháp phẫu thuật
Tất cả bệnh nhân đều được gây mê, một tấm đệm được đặt dưới hông để nâng vùng mông lên cao và tạo thuận cho việc bóc tách vùng mông. Trong khâu chuẩn bị, bệnh nhân cần được lau rửa vùng mông bằng dung dịch rửa có cồn hoặc chlorhexidine để giảm lượng vi khuẩn trên da. Đặt một lớp film trong suốt lên vùng hậu môn và khâu/đặt một đoạn gạc cách bờ trên hậu môn khoảng 1cm và vùng da xung quanh mông để tránh vi khuẩn xâm nhập vào phẫu trường.
6.5.Bóc tách lớp cơ
Rạch một đường dài khoảng 6cm ở đường liên mông. Không giống như các nghiên cứu khác, các tác giả ở đây bảo tồn một đảo da ở phía trên đường liên mông, vì họ cho rằng khi đặt túi cấy vào thì chắc chắn vùng da sẽ căng, nếu loại bỏ một phần da đi thì có nguy cơ sẽ bị bục vết mổ sau cấy ghép. Tác giả bắt đầu bóc tách theo góc 45 độ, tuy nhiên vẫn bảo tồn dây chằng cùng cho tới khi bóc tách tới cân cơ mông lớn (hình 3). Tiếp tục bóc tách trên lớp cân này cho tới đường B. Cố gắng chỉ tạo đường hầm (rộng khoảng 2cm) từ đường rạch tới đường B chứ không mở rộng ra (Hình 4). Sau đó sử dụng cây bóc tách đầu tù, đi qua lớp cân và tách khối cơ mông lớn thành 2 phần, mỗi phần dày khoảng 3cm. Túi sẽ được đặt ở trong giữa 2 lớp này.

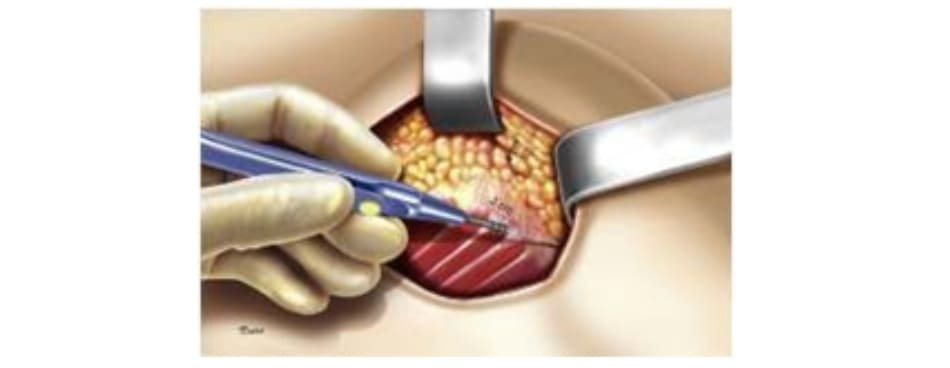
Giới hạn của đường bóc tách sẽ phụ thuộc vào kích thước mô cấy, được đánh dấu trên da vùng mông trước phẫu thuật. Để ngăn tình trạng chảy máu trong quá nhiều khi bóc tách, một miếng gạc tẩm adrenaline sẽ được đặt vào trường bóc tách để cầm máu tại chỗ. Để tránh hiện tượn xoay/ dịch chuyển và đảm bảo sự ổn định của mô cấy, điều quan trọng là phải đánh giá chính xác kích thước mô cấy, giúp tạo ra một khu vực đặt túi cấy phù hợp giữa khối cơ mông lớn (Bảng 3). Nếu bóc tách quá nhiều sẽ dễ dẫn tới xoay, di lệch mô ghép (Bảng 4).


Đặt implant/đóng vết mổ Mô cấy được ngâm trong dung dịch pha kháng sinh và được đặt dưới sự trợ giúp của các phễu nhựa vô trùng. Dẫn lưu được đặt tại mặt phẳng chứa túi cấy sao cho có thể hút được dịch cả ở vùng trên xương cùng. Cân cơ mông lớn được đóng bằng chỉ nylon 3-0 mối rời và tiếp đó gá một phần mô dưới da với cân cơ mông lớn bằng chỉ ny- lon 4-0. Lớp dưới da sẽ được đóng bằng chỉ nylon 3-0 mối rời và lúc khâu chú ý lộn mép vào trong. Có thể sử dụng keo sinh học để đính da lại, vì chúng giúp hai mép da sát nhau, đồng thời hoạt động như một lớp màng không thẩm để ngăn ngừa nhiễm trùng.
6.6.Tiêm mỡ
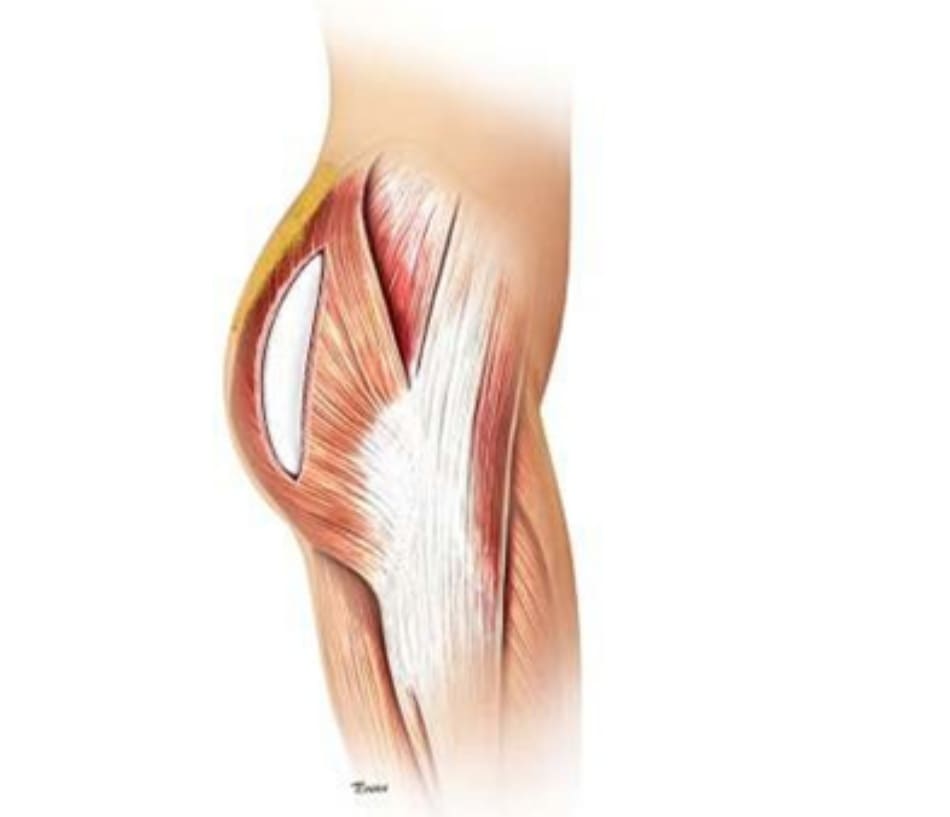
Sau implant, tiếp tục làm đầy mông bằng lipofillier. Các tác giả thường sử dụng kỹ thuật của Coleman và Saboeiro đã cải tiến để lấy mô ghép. Sau khi tiêm tê cục bộ (Khoảng 40-100 mL mỗi vùng bằng lidocaine 1% trộn với epinephrine 1: 100000), mỡ được hút bằng cách sử dụng một canuyn tù đầu kích thước 2mm với chiều sâu canuyn vào khoảng 0.8mm. Lượng mỡ này được rửa sạch và cô đặc trong hệ thống hút chân không cho tới khi chúng được ghép vào vùng mông. Lượng mỡ này sẽ được chuyển vào ống tiêm thể tích 60 mL qua một canuyn 3mm, tiêm vào vùng thiếu hụt đã được đánh dấu trước phấu thuật. Canuyn được đưa xuống vị trí dưới da thông qua các vết rạch nhỏ ở vùng đã được đánh dấu đó. Các vùng này phải là vùng có thiếu hụt mô mỡ, và khi tiêm chỉ nên đưa lượng nhỏ mỡ vào khu vực để chúng có thể tiếp xúc tối đa với tổ chức ở khu vực đó, tăng tỉ lệ sống sót của mô mỡ. Cần tránh đưa canuyn đâm thủng vỏ bao hoặc làm hỏng tổ chức silicone. Tùy từng trường hợp, mô mỡ có thể được tiêm ở vùng mấu chuyển/dưới mông. Nên ghép mỡ vào vùng cực trên cơ mông để tạo đường bờ tiếp nối vùng thắt lưng cùng và vùng mông được mềm mại, liên tục, tự nhiên hơn (Hình 7). Chú ý vừa tiêm mỡ vừa rút canuyn ra để mỡ có thể tiếp xúc với tất cả các khu vực. Nên tiêm mỗi 20-30 mL cho mỗi lần đưa kim như vậy. Lượng chất béo tiêm vào có thể dao động từ 40-120 mL cho mỗi bên, theo thống kê của tác giả. Sau khi tiêm, dùng tay xoa bóp kết hợp để phân bố mỡ tại mỗi khu vực tiêm, để tạo đường viền liên tục, cân đối. Sử dụng băng đàn hồi và băng ép ở vùng mông trên để cố định mô ghép sau phẫu thuật, ở ngoài bệnh nhân phải đeo đai trong 2 tháng.
6.7.Chăm sóc hậu phẫu
Tất cả bệnh nhân đều phải sử dụng kháng sinh đường tĩnh mạch và kháng sinh uống trong 7 ngày sau phẫu thuật. Cố định bằng các loại băng ép trong 3 ngày đầu sau phẫu thuật. Các bệnh nhân nghiên cứu trong loạt bài của tác giả đều được xuất viện trong ngày hoặc 1 ngày sau phẫu thuật. Nên vận động sớm để giảm nguy cơ huyết khối tĩnh mạch. Thuốc giãn cơ và kháng sinh đường uống cũng phải dùng hàng ngày trong vòng 7 ngày. Dẫn lưu được rút ra sau khoảng 4 ngày hoặc khi lượng dịch < 25mL/ngày. Hậu phẫu, bệnh nhân nên ngồi trên một tấm đệm đỡ vùng đùi sau, để giảm tải áp lực vùng mông. Hơn nữa, họ nên giữ tư thế lưng phải luôn thẳng và bàn chân tiếp xúc với mặt sàn. Ngoài ra cần tránh các hoạt động thể chất sau khi cấy ghép để giảm thiểu nguy cơ xoay, dịch chuyển khối implant, bướu huyết thánh và các biến chứng khác. Khi tình trạng phù nề giảm đi, nên giảm độ căng của băng ép và bệnh nhân nên được thăm khám thường xuy- ên để xác định vị trí mô cấy và độ căng của băng ép. Đai ép nên được đeo thấp, ngay sau khi phẫu thuật trong 2-3 tuần đầu. Loại băng này sẽ giúp giảm sưng nềsau phẫu thuật, hỗtrợcác vùng phẫu thuật để thoải mái vận động hơn và cho phép bệnh nhân giảm thời gian hồi phục sau mổ. Phía trên băng ép, đặt một dải băng mềm dài 3 inch lên vùng trên khối implant, tạo lực ép ở mức vừa phải để tránh xoay và di lệch. Các dải này có thể điều chỉnh để duy trì lực ép cố định khi mức độ phù nề mô thay đổi theo ngày.
7. KẾT QUẢ
Từ nghiên cứu của tác giả, cho thấy kết quả khá khả quan. Rất hiếm trường hợp phải chỉnh sửa lại khối implant hoặc xuất hiện biến chứng. Nếu có, các biến chứng này đều không nghiêm trọng và không ảnh hưởng tới kết quả thẩm mỹ. Mức độ hài lòng của bệnh nhân được đánh giá sau ít nhất 6 tháng; và đã thu về kết quả đạt yêu cầu (hình dáng mông tự nhiên). Sau 6 tháng, đa số bệnh nhân đều hài lòng với kết quả của họ. Kết quả cuối cùng nói chung là tốt và hầu như không quan sát được đường viền mô cấy lộ dưới da. Một trong số 31 bệnh nhân (3.22%) được phẫu thuật nâng ngực cùng lúc với mông và bệnh nhân này được ghép mỡ vào vú cùng lúc với ghép ở mông.
Ở nghiên cứu này, các tác giả không sử dụng mô cấy có thể tích vượt quá 350 mL, chọn mô cấy có thẻ tích thấp hơn để giữ được vị trí cố định mô ghép. Trong loạt bài của tác giả, có 2 trường hợp vết mổ bị bục (6.44%).. Các nghiên cứu cho rằng tỉlệbục chỉvết mỏthấp là
do ứng dụng được những kỹ thuật mới khi đóng da, được Serra và các cộng sự mô tả trước đó. Không có bệnh nhân nào trong nghiên cứu này xuất hiện bướu huyết thanh, khối máu tụ hoặc di chuyển khối implant sau phẫu thuật. Kể từ khi viết bài báo này, tác giả không thấy có trường hợp nào bị co thắt bao xơ; tuy nhiên, chúng ta vẫn cần những nghiên cứu với số lượng bệnh nhân lớn và thời gian theo dõi dài hơn để đưa ra kết luận cuối cùng (Hình 8-10).
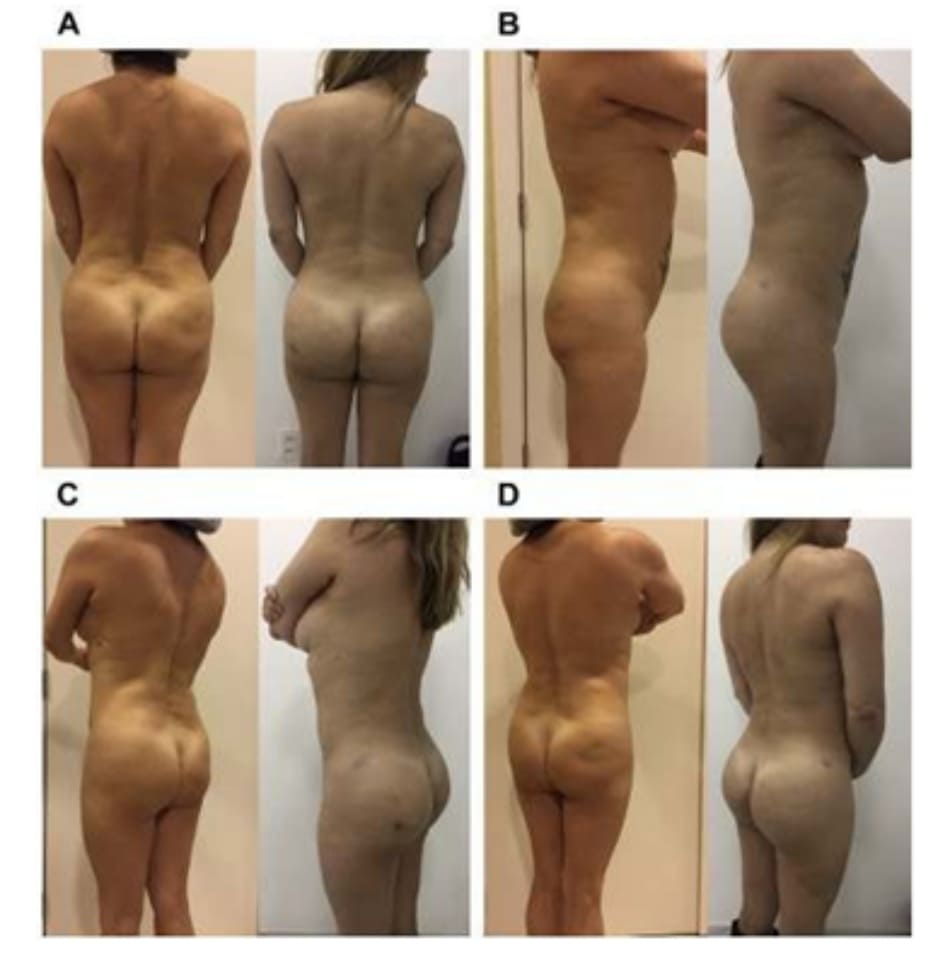
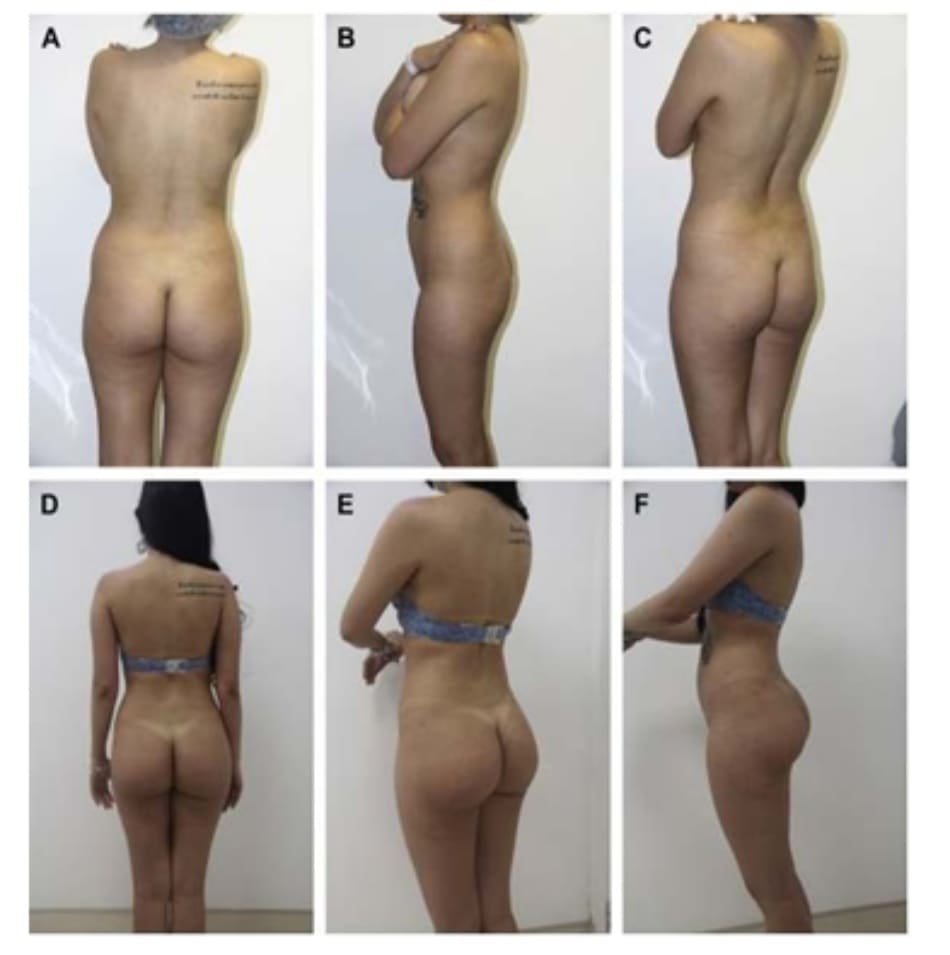
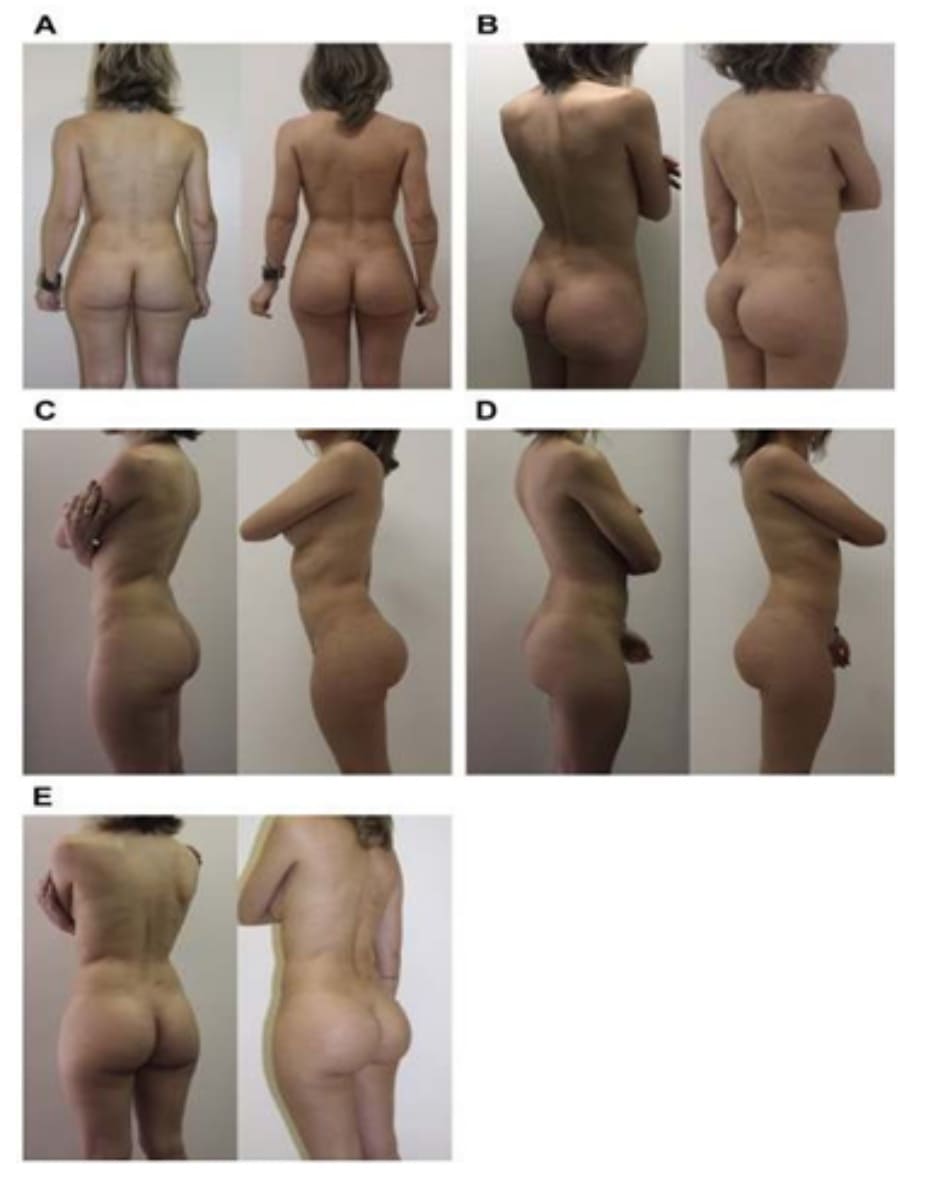
8. TỔNG KẾT
Những tiến bộ trong kỹ thuật bóc tách và ghép mỡ đã giúp cải thiện kết quả thẩm mỹ vùng mông, Các tác giả tin rằng kỹ thuật này có thể đóng vai trò quan trọng trong thẩm mỹ vùng mông, và kinh nghiệm cho thấy đây là 1 thủ thuật đơn giản và có tiên lượng tốt. Đa số biến chứng không nghiêm trọng và không ảnh hưởng tới kết quả thẩm mỹ. Bên cạnh những ưu điểm, kỹ thuật kết hợp này còn tồn tại một số khuyết điểm như cần phải đào tạo các bác sĩ thực hiện phẫu thuật thật tỉ mỉ, chuyên nghiệp và thời gian phẫu thuật cũng dài hơn. Phương pháp này là một cách tiếp cận linh hoạt trong tạo hình vùng mông, kết hợp ưu điểm của cả phương pháp implant thông thường và tận dụng được lượng mỡ có sẵn trong cơ thể. Tương tự với các phẫu thuật ngực, có thể sử dụng các khối implant nhỏ (giảm độ khó cho phẫu thuật, giảm biến chứng) và bổ sung thể tích bằng ghép mỡ tự thân.
9. TÀI LIỆU THAM KHẢO
1. Mofid MM, Gonzalez R, de la Pen˜a JA, et al. Buttock augmen- tation with silicone implants: a multicenter survey review of 2226 patients. Plast Reconstr Surg 2013;131(4):897–901.
2. Sinno S, Chang JB, Brownstone ND, et al. Determining the safety and efficacy of gluteal augmenta- tion: a systematic review of out- comes and complications. Plast Re- constr Surg 2016;137(4):1151–6.
3. Wong WW, Motakef S, Lin Y, et al. Redefining the ideal buttocks: a population analysis. Plast Reconstr Surg 2016;137(6):1739–47.
4. American Society of Plastic Sur- geons. 2016 cosmetic surgery na- tional data bank statistics. Avail- able at: http://www.surgery.org/ sites/default/files/Stats2015.pdf. Accessed July 25, 2017.
5. Bartels RJ, O’Malley JE, Doug- las WM, et al. An unusual use of the Cronin breast prosthesis. Case Report. Plast Reconstr Surg 1969;44(5):500.
6. Gonza´lez-Ulloa M. Gluteoplasty: a ten-year report. Aesthetic Plast Surg 1991;15(1):85–91.
7. Robles JM, Tagliapietra JC, Gran- di M. Gluteoplastia de aumento: implante submuscular. Cir Plast Iberolat 1984;10:4–5.
8. Vergara R, Marcos M. Intramus- cular gluteal implants. Aesthetic Plast Surg 1996;20:259–62.
9. Gonzalez R. Augmentation glu- teoplasty: the XYZ method. Aes- thetic Plast Surg 2004;28(6):417– 25.
10. Gonzalez R. Gluteal implants: the “XYZ” intramuscular method. Aesthet Surg J 2010;30(2):256–64.
11. Ca´rdenas-Camarena L, Paillet JC. Combined gluteoplasty: lipo- suction and gluteal implants. Plast Reconstr Surg 2007;119(3):1067– 74.
12. Ca´rdenas-Camarena L, Sil- va-Gavarrete JF, ArenasQuintana R. Gluteal contour improvement: different surgical alternatives. Aes- thetic Plast Surg 2011; 35(6):1117– 25.
13. Ca´rdenas-Camarena L, Are- nas-Quintana R, RoblesCervantes JA. Buttocks fat grafting: 14 years of evolution and experience. Plast Reconstr Surg 2011; 128(2):545– 55.
14. Gutowski KA. ASPS fat graft task force. current applications and safety of autologous fat grafts: a report of the ASPS fat graft task force. Plast Reconstr Surg 2009;124:272–8.
15. American Society ofPlastic Sur- geons. Fat transfer/fat graft and fat injection: ASPS guiding principles, January, 2009. Available at: http:// www.plasticsurgery.org/Docu- ments/medical-professionals/ health-policy/guiding-principles/ ASPS-Fat-Transfer-Graft-Guiding- Principles.pdf. Accessed July 17, 2013.
16. de la Pen˜a JA. Subfascial tech- nique for gluteal augmentation. Aesthet Surg J 2004;24:265–73.
17. Aboudib JH, Serra F, de Castro CC. Gluteal augmentation: tech- nique, indications, and implant selection. Plast Reconstr Surg 2012;130(4):933–5.
18. Serra F, Aboudib JH, Marques RG. Intramuscular technique for gluteal augmentation: determina- tion and quantification of muscle atrophy and implant position by computed tomographic scan. Plast Reconstr Surg 2013;131(2):253e– 9e.
19. Serra F, Aboudib JH, Marques RG. Reducing wound complica- tions in gluteal augmentation surgery. Plast Reconstr Surg 2012;130(5):706e–13e.
20. Largo RD, Tchang LA, Mele V, et al. Efficacy, safety and complica- tions of autologous fat grafting to healthy breast tissue: a systemat- ic review. J Plast Reconstr Aesthet Surg 2014;67:437–48.
21. Gir P, Brown SA, Oni G, et al. Fat grafting: evidencebased review on autologous fat harvesting, process- ing, reinjection, and storage. Plast Reconstr Surg 2012;130:249–60.
22. Spear SL, Wilson HB, Locjwood MD. Fat injection to correct contour deformities in the reconstructed breast. Plast Reconstr Surg 2005;116:1300–5.
23. Coleman SR, Saboeiro A. Fat grafting to the breast revisited: safety and efficacy. Plast Reconstr Surg 2007;119:775–85.
24. Sampaio Goes JC, Munhoz AM, Gemperli R. The subfascial ap- proach to primary and secondary breast augmentation with autol- ogous fat grafting and form-sta- ble implants. Clin Plast Surg 2015;42(4):551–64.
25. Khater R, Atanassova P, Anas- tassov Y, et al. Clinical and exper- imental study of autologous fat grafting after processing by cen- trifugation and serum lavage. Aes- thetic Plast Surg 2009;33:37–43.
26. Rohrich RJ, Sorokin ES, Brown SA. In search of improved fat trans- fer viability: a quantitative analysis of the role of centrifugation and harvest site. Plast Reconstr Surg 2004;113:391–5.
27. Mendieta CG. Gluteal reshaping. Aesthet Surg J 2007;27(6):641–55.
28. Mendieta CG. Gluteoplasty. Aes- thet Surg J 2003; 23(6):441–55.
Tham khảo thêm một số bài viết cùng chủ đề






![[Review] 5 loại kem chống nắng tốt nhất của nhà Skin Aqua Kem chống nắng của nhà Skin Aqua](https://benhvienthammyab.vn/wp-content/uploads/2023/01/kem-chong-nang-1-100x70.jpg)
![[Mách bạn] Top 6 dòng kem dưỡng ẩm nên dùng nhất hiện nay Các dòng kem dưỡng ẩm nên dùng](https://benhvienthammyab.vn/wp-content/uploads/2022/12/kem-duong-am-1-100x70.jpg)
![[Mách bạn] Top 10 loại serum trị thâm mụn được tin tưởng nhất hiện nay Top 10 serum trị thâm mụn tốt nhất hiện nay](https://benhvienthammyab.vn/wp-content/uploads/2021/11/serum-tri-tham-mun-1-100x70.jpg)

![[TỔNG HỢP] 7 cách trị mụn cám bằng cà chua hiệu quả tại nhà Có nên trị mụn cám bằng cà chua hay không?](https://benhvienthammyab.vn/wp-content/uploads/2021/09/tri-mun-cam-bang-ca-chua-1-100x70.jpg)

