Bài viết Tìm hiểu về những biến chứng của các thủ thuật nâng mông được dịch bởi Ths, Bs Nguyễn Đình Trung từ sách PHẪU THUẬT TẠO HÌNH THẨM MỸ VÙNG MÔNG của Bivik Shah, MDa,b’*.
1. TỪ KHÓA
- Mông Nâng mông/Làm đầy mông
- Ghép mô mỡ tự thân
- Biến chứng
2. ĐIỂM QUAN TRỌNG
- Nâng mông/Làm đầy mông.
- Biến chứng làm đầy mông bằng
- Biến chứng ghép mô mỡ tự thân.
Vùng mông đóng vai trò quan trọng đối với tính thẩm mỹ toàn thân. Tượng thần vệ nữ, có niên đại từ thế kỷ thứ nhất – thứ hai trước Công nguyên, đã nổi tiếng với phần ngực trần và nửa dưới kh- iêu gợi. Kể từ đó, tầm quan trọng và sức hấp dẫn của cơ thể, đặc biệt là ba vòng trên cơ thể nữ nhân đã tăng lên đáng kể. Sự kết hợp giữa quảng cáo tự thân của người nổi tiếng, các hình ảnh của người mẫu và các video âm nhạc truyền cảm hứng cho hàng triệu người đã dần hình thành những chuẩn mực về một vòng ba đẹp.

Phẫu thuật thẩm mỹ là một chuyên ngành cũng đóng vai trò quan trọng. Hai thập kỷ trở lại đây, các quy trình kỹ thuật thống nhất và đạt độ an toàn cao vẫn chưa được các hội đồng phê duyệt. Với nhu cầu ngày càng tăng đến từ các khách hàng, nâng mông đang dần trở thành thủ thuật được các bác sĩ phẫu thuật thẩm mỹ quan tâm.
Các thủ thuật nâng mông bắt đầu được biết tới nhiều hơn. Nó tiếp tục trên đà leo thang, đạt mức tăng lớn nhất trong năm so với bất kỳ thủ thuật thẩm mỹ nào khác. Theo thống kế của Hiệp hội Phẫu thuật tạo hình thẩm mỹ Hoa kỳ (ASAPS), trong nằm 2013 có 11527 ca phẫu thuật nâng mông. Năm 2016, có 20673 ca phẫu thuật nâng mông. Để so sánh, chúng ta công bố số liệu các ca nâng ngực cùng năm, lần lượt là 313327 và 310444.
Biến chứng cũng dần được các nhà làm lâm sàng báo cáo. Thật không may, mức độ nghiêm trọng của biến chứng nâng mông khá nặng nề và mức độ rủi ro cũng cao hơn so với các thủ thuật thẩm mỹ khác.
3. GHÉP MÔ MỠ TRONG THỦ THUẬT NÂNG MÔNG
Ghép mỡ để làm đầy mông đã nổi lên là kỹ thuật chính được đa số bác sĩ phẫu thuật thẩm mỹ sử dụng. Năm 2016, theo thống kê của ASAPS, 92% số ca nâng mông được thực hiện bằng chuyển mỡ và chỉ 8% bằng implant. Tôi nghĩ có thể giải thích cho sự khác biệt lớn này như sau: nâng mông bằng implant là một phẫu thuật khó hơn nhiều với đa dạng các biến chứng khó lường cũng như di chứng để lại sau phẫu thuật. Ghép mô mỡ thì thực hiện đơn giản hơn, ít biến chứng hơn. Về mặt khái niệm, nó không quá khó như implant vì không phải lo lắng nhiều về biến chứng như vật cấy di lệch, bục chỉ, sa, lộ implant, và thời gian phẫu thuật kéo dài.
Ghép mô mỡ để nâng mông bắt đầu được thực hiện từ cuối những năm 1990 và đầu những năm 2000. Nó đã được sử dụng để giúp tái tạo đường bờ mông từ những năm 1986 bởi Gonzalez và Spina. Tuy nhiên, vẫn còn thiếu các báo cáo về biến chứng. Hầu hết các báo cáo ban đầu đều không ghi nhận biến chứng nào nghiêm trọng. Tuy nhiên, những bài báo này được nghiên cứu từ một lượng nhỏ bệnh nhân, lượng mỡ ghép cũng không lớn, hoặc thường áp dụng trong chỉnh hình các dị dạng nhiều hơn là để nâng mông. Restrepo và Guerre- rosantos là những tác giá đầu tiên báo cáo về biến chứng, nhưng họ chỉghi nhận 1 trường hợp nhiễm khuẩn huyết nhưng lại hồi phục tốt.
Sau gần hai thập kỷ được áp dụng rộng rãi, các báo cáo về biến chứng dường như đã đầy đủ hơn.
Cũng vì thế mà chúng ta dần quan tâm tới chúng hơn. Các nghiên cứu đã có sự thay đổi rộng rãi về lượng mô mỡ được ghép, sự thay đổi trong cách chuẩn bị mô ghép cũng như vị trí cấy mô mỡ.
3.1.Bướu huyết thanh
Trong một nghiên cứu tổng phân hợp gần đây cho thấy tỉ lệ gặp bướu huyết thanh là 3.5%. Xuất hiện bướu huyết thanh sau khi ghép mỡ để nâng mông luôn xảy ra ở khu vực hút mỡ – vùng thắt lưng cùng. Đặc biệt, tam giác cùng là vùng ghi nhận nhiều bướu huyết thanh nhất. Một nghiên cứu tổng quan khác của Oranges và cộng sự đã cho thấy tỉ lệ này là 3.1%. Cả hai nghiên cứu này đều không cung cấp thông tin chi tiết về việc hút mỡ được thực hiện như thế nào cũng nhưcác dụng cụ dùng trong phẫu thuật ra sao. Để tạo tính thẩm mỹ cho vùng thắt lưng cùng, thường chúng ta sẽ đưa kim vào vùng chữ V để hút bớt mỡ dư thừa. Từ quá trình này, người ta cho rằng việc hình thành bướu huyết thanh phụthuộc vào lượng mỡcòn lại và lượng mạc bị bóc tách. Điều này tương tự như việc hình thành các bướu huyết thanh sau chuyển vạt cơ lưng rộng. Để giúp giảm bớt các biến chứng này, một số nhà phẫu thuật đã sử dụng các loại ống hút mỡ kín. Theo quá trình thực hành của tác giả, ông không ghi nhận trường hợp bướu huyết thanh nào khi sử dụng loại ống hút kín này.
Loại ống hút này cũng giúp tạo hình cho khu vực thắt lưng cùng bằng việc giảm tích tụ dịch ở khu vực, hạn chế khả năng xơ hóa mô. Brunner và cộng sự đã đánh giá 261 bệnh nhân ghép mỡ và nhận thấy rằng sau khi họ sử dụng 2 ống hút mỡ trong phẫu thuật (trong 100 bệnh nhân cuối cùng được đưa vào nghiên cứu) thì không có ai xuất hiện bướu huyết thành sau phẫu thuật.
3.2.Nhiễm khuẩn
Tỉ lệ nhiễm khuẩn có thể thay đổi từ 0.3% tới 1.96% trong các nghiên cứu đã được công bố từ trước tới giờ. Trong 2 nghiên cứu tổng hợp lớn, tỉ lệ nhiễm trùng vào khoảng 2%. Brunner và cộng sự là những người đầu tiên mô tả nhiễm khuẩn huyết tối cấp có hoặc không có DIC. Brunner đã công bố xác suất gặp biến chứng này vào khoảng 0.4%. Đúng như dự đoán, các vi khuẩn căn nguyên phổ biến nhất là gram âm (Escherichia coli, Bacteroides fragilis, Microaero- philic streptococci, Pseudomonas aeruginosa và Enterococci). S.au- reus là một trong những tác nhất ít gặp nhất, chỉ 1/150 bệnh nhân. Có 1 bệnh nhân mắc Mycobacteri- um fortuitum chelonei phát triển chậm và 6 bệnh nhân không rõ mầm bệnh. Một biến chứng hiếm gặp nhưng nguy hiểm đó là nhiễm khuẩn huyết sau khi ghép mỡ nâng mông. Hầu hết các nghiên cứu đã thảo luận về biến chứng này, vì chúng ít khi xảy ra, nên khả năng xuất hiện trong các nghiên cứu là rất thay đổi. Cụ thể ở nghiên cứu của Oranges và cộng Sự thì cho thấy tỉ lệ này là 0.4%, trong khi ở nghiên cứu của Restrepo và Ahmed thì thấy xuất hiện ở 1/96 bệnh nhân.
Brunner và cộng sự đã tin tưởng rằng bằng việc sử dụng pro- tocol của họ có thể giúp giảm tỉ lệ nhiễm trùng từ 13.3% xuống 2%
(Bảng 1).
4. NHỮNG BIẾN CHỨNG KHÁC
Do bản chất của việc ghép mỡ và tính chất không xác định của quá trình tiêu mỡ ghép, có rất nhiều biến chứng xảy ra nhưng không thể định lượng hoặc đo lường được.
Gặp phải tình trạng không đối xứng và dị cảm ở da mông và các vị trí lấy mỡ. Các nghiên cứu khác nhau đã đưa tỷ lệ mắc bệnh ở mức 2% đến 4%.
5. HẤP THU MỠ
Một trong những khía cạnh cần quan tâm khi ghép mô mỡ vùng mông là lượng mỡ sẽ dần được hấp thu và phân bố lại. Nhưng rất tiếc là chúng ta không thể kiểm soát được quá trình đó. Hầu hết các báo cáo cho thầy khoảng 50% lượng mỡ sẽ bị tái hấp thu dần đi và vì thế họ khuyên rằng nên ghép nhiều hơn (thậm chí là gấp đôi) lượng mỡ đã ước tính để đạt được kết quả tốt. Điều này làm giảm đi số bệnh nhân đồng ý thực hiện thủ thuật này vì những lo ngại ‘ngoại hình’ của họ sau phẫu thuật sẽ không được như ý muốn. Thực sự rất khó để có thể trích dẫn đầy đủ số liệu về tỉ lệ lượng mỡ hấp thu đi sau phẫu thuật vì chúng phụ thuộc vào đặc điểm từng bệnh nhân.
| Bảng 1
Protocol được Brunner áp dụng để hạn chếtối đa biến chứng |
|
| Tiền phẫu | Tiêm tĩnh mạch ampi- cillin, gentamicin, và cefazolin |
| Tiền phẫu | Không cạo lông mu mà chỉ cố định lại cho gọn gàng |
| Chu phẫu | Chuẩn bị phẫu trường |
| Chu phẫu | Miếng đệm ngâm trong povidone iot, đặt rãnh liên mông |
| Chu phẫu | Canuyn nên được lau bằng povidone/iot trước khi tiêm mỡ vào dưới da mông. |
| Chu phẫu | Với mỗi 200 cm2 mô mỡ lấy đi thì thêm 2g ampicillin, 1g sulbact- am, 80mg gentamycin và 2g defazolin cho bệnh nhân. |
Streit và cộng sự gần đây đã công bố một nghiên cứu cho thấy dù gạn lọc, ly tâm hay lọc qua màng đều cho ra kết quả lượng mỡ hấp thu gần tương tự nhau. Một trong những nghiên cứu phân tích hiện tượng này tốt nhất là nghiên cứu của Castaneda và Ribeiro. Họ đã quan sát lượng mỡ được tiêm vào khu vực quanh rốn của 1 bệnh nhân ở các thời điểm trước 60 ngày, 30 ngày, 21 ngày, 15 ngày, 8 ngày, 5 ngày và 2 ngày trước khi thực hiện tạo hình thành bụng. Tại thời điểm phẫu thuật, họ đã lấy ra lượng mỡ còn lại sau khi tiêm tại các thời điểm, cho thấy chỉ có khoảng 50% lượng mỡ tiêm vào còn tồn tại. Đối với lượng mỡ được tiêm tại thời điểm 60 ngày hoặc 30 ngày trước phẫu thuật thì chỉ còn khoảng 50%. Hơn nữa, lượng mỡ còn tồn tại này dày khoảng 1.5 mm tính từ ngoài vào còn phần trong thì chỉ đơn tuần là mô sẹo/collagen.
Cho đến nay, không có nghiên cứu nào được công bố đề cập một cách khác đến lượng mỡ còn lại sau các thủ thuật ghép mỡ nâng mông. Một số nghiên cứu đã đánh giá lượng mỡ còn lại ở môi trường in vitro, nhưng tất cả các nghiên cứu đều chỉ đánh giá khả năng sống của tế bào mỡ chứ không đánh giá về sự thay đổi thể tích mà lượng mỡ đó mang lại – thứ mà lâm sàng thực sự quan tâm.
6. NANG DẦU, HOẠI TỬ MỠ VÀ TĂNG SẮC TỐ
Những biến chứng như hình thành nang dầu, hoại tử mỡ và tăng sắc tố không thường xuyên được đề cập trong các công bố. Tuy nhiên, chúng xảy ra tương đối nhiều trên bệnh nhân. Nang dầu và hoại tử mỡ rất khó phát hiện vì chúng thường không có triệu chứng. Nếu chúng ở gần bề mặt, nang có thể tự tiêu đi hoặc chỉ cần 1 số thủ thuật nhỏ để xử lý. Một nghiên cứu báo cáo tỉ lệ hoại tử mỡ là 4%. Trong nghiên cứu này, đề cập tới một bệnh nhân duy nhất có biểu hiện chảy dịch, sau đóđã được chích rạch, dẫn lưu và đặt catheter pigtail để giải quyết hậu quả.
7. HUYẾT TẮC MỠ
Có 2 trường hợp mà huyết tắc mỡ gây ra những biến chứng nặng nề. Đầu tiên là cục tắc đi theo hệ tuần hoàn về phổi gây nhồi máu phổi. Trường hợp thứ hai là đáp ứng viêm hệ thống quá mạnh mẽ cùng với đáp ứng viêm quá mức của hệ hô hấp dẫn tới tắc nghẽn đường thở. Mentz đã mô tả tỉ lệ tử vong là 15% do thuyên tắc mỡ. Nói chung, người ta tin rằng bất kỳ tai biến biến chứng nào, nếu là trong mổ thì liên quan đến yếu tố cơ học, nếu là sau mổ thì liên quan đến hội chứng thuyên tắc mỡ (FES).
Biến chứng nhồi máu phổi hiện đang là cơ chế được quan tâm nhiều hơn. Có hai cách giải thích cho việc hình thành khối mỡ lớn gây tắc mạch phổi. Thứ nhất là các tế bào mỡ xâm nhập vào tĩnh mạch, khối mỡ được hình thành và di chuyển từ hệ thống tĩnh mạch ở vùng mông (trên hoặc dưới) và thứ hai là khối mỡ hình thành do canuyn làm tổn thương các tĩnh mạch mông trong quá trình ghép mô mỡ. Hấu hết các Bác sĩ đều nghiêng về giả thuyết thứ hai hơn.
Mentz và Wang và các cộng sự của họ lại cho rằng phần nhiều bệnh nhân bị huyết tắc mỡ là do họ bị giãn tĩnh mạch vùng mông. Wang và cộng sự khuyến nghị rằng chúng ta nên kiểm tra tình trạng này trước khi quyêt định thực hiện thủ thuật ở bệnh nhân. Cardenas-Camarena và cộng sự sau khi khám nghiệm các tử thi bị huyết tắc mỡ đã cho thấy giả thuyết thứ hai kia đáng tin cậy hơn nhiều. Tuy nhiên với số lượng ít bệnh nhân, những giả thuyết này không được chứng minh một cách đầy đủ và do đó, không có ý nghĩa trong thống kê cũng như lâm sàng.
Có thể giải thích giả thuyết thứ hai như sau: các tĩnh mạch vùng mông bị tổn thương cắt ngang do sức ảnh hưởng của gradient áp lực được tạo ra từ thao tác bơm tổ chức mỡ vào vùng mông. Với áp suất lớn như thế (tổng áp suất tính cả do mô kẽ và do lực bơm mỡ rơi vào khoảng 25mmHg) đã vô tình đưa một lượng mỡ lớn vào tĩnh mạch – nơi áp suất thấp hơn rất nhiều. Chưa kể đến việc trong và sau phẫu thuật, dưới tác dụng của vô cảm, mạch giãn và thiếu dịch, áp suất tĩnh mạch còn xuống thấp hơn rất nhiều.
8. HỘI CHỨNG THUYÊN TẮC MỠ
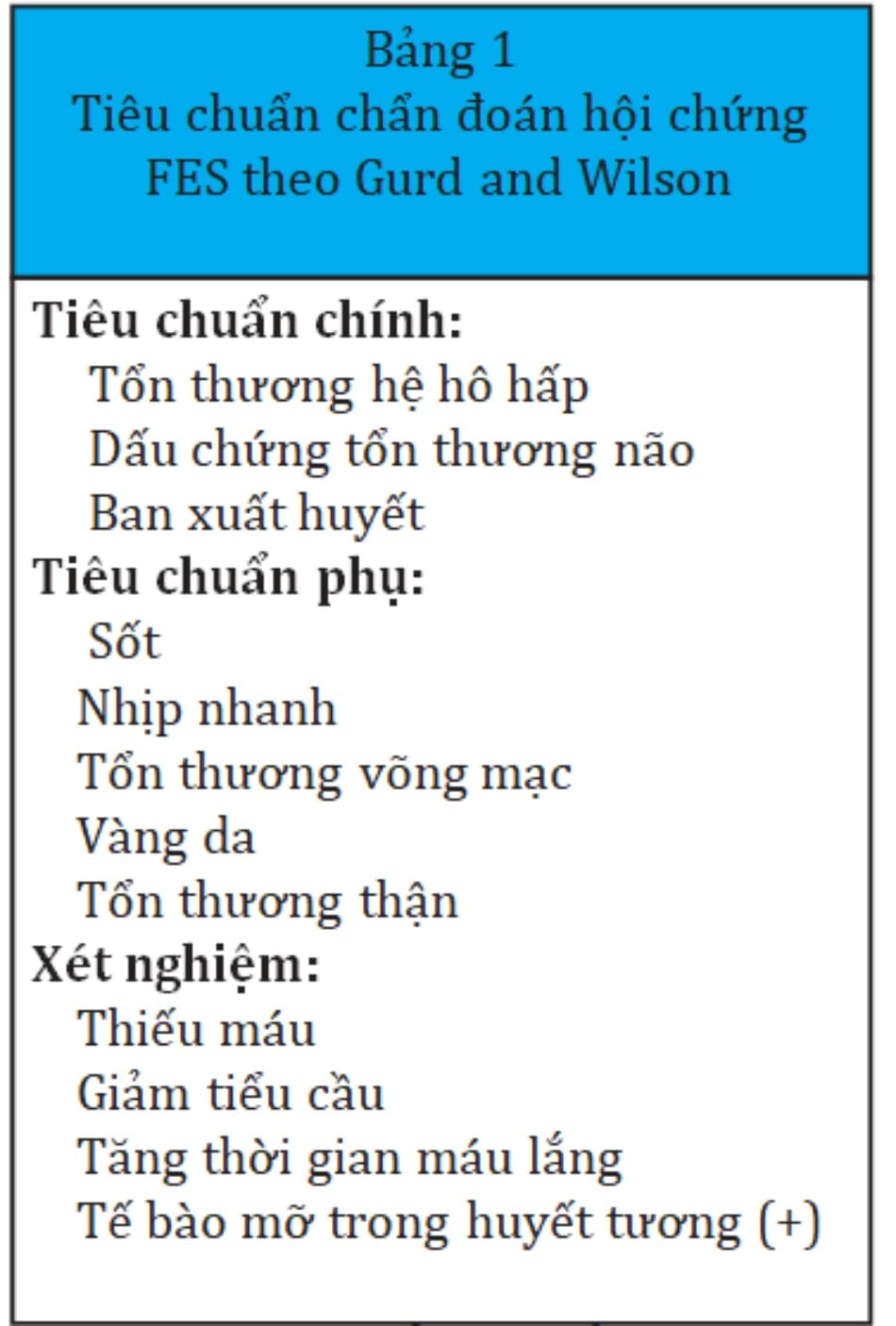
Cơ chế hội chứng thuyên tắc mỡ (FES) đã được giải thích trước đó trong phần huyết tắc mỡ. Tuy nhiên hội chứng này thường là hậu quả của việc lấy mô mỡ ở vị trí khác làm mô ghép ở mông chứ không phải việc tiêm chất béo như trong cơ chế của huyết tắc mỡ. Bệnh nhân FES đã được phát hiện có các giọt chất béo trong dịch rửa phế quản, nước tiểu và huyết thanh. Việc chẩn đoán thường dựa trên một loạt các triệu chứng, tuy nhiên điều trị chỉ mang tính hỗ trợ chứu không giải quyết được căn nguyên. Gurd đã mô tả các tiêu chuẩn chính và phụ để chẩn đoán hội chứng này. Bảng 1 liệt kê đầy đủ bộ tiêu chuẩn này. Thông thường, các triệu chứng thần kinh xuất hiện đầu tiên, với biểu hiện rối loạn tri giác, từ lơ mơ tới hôn mê. Tiếp theo là các triệu chứng hô hấp với biểu hiện từ khó thở nhẹ cho tới ARDS. Khoảng 50% số bệnh nhân xuất hiện các ban xuất huyết. Dấu hiệu thường gặp nhất là nhịp nhanh (tương tự thuyên tắc phổi) nhưng chúng lại không đặc hiệu cho FES. Wang và cộng sự đã xuất bản một bài báo đánh giá về tất cả các triệu chứng cũng như các dấu hiệu, xét nghiệm liên quan đến FES.
FES ngày một được quan tâm nhiều hơn do số ca tử vong vì hội chứng này ngày một tăng. Biến chứng này cũng đã nâng cao nhận thức của cộng đồng thông qua các phương tiện truyền thông, kh- iến cộng đồng các Bác sĩ thẩm mỹ lại càng phải chú ý đến chúng, vì chúng liên quan trực tiếp tới tính mạng bệnh nhân của họ.
Một cuộc khảo sát của ASAPS đã đánh giá 25 trường hợp tử vong liên quan tới ghép mỡ vùng mông và Cardenas-Camarena đã đánh giá 22 trường hợp tử vong ở Mexico cũng như Colombia. Một số trường hợp tử vong của ASAPS cũng ở Mexico và Colombia nên có lẽ hai nghiên cứu này trùng một số bệnh nhân. Dựa trên kết quả này, chúng tôi rút ra được một số nội dung quan trọng:
- Khối lượng mỡ ghép không tương quan với khả năng hình thành huyết khối
- Vị trí ghép có thể có liên quan đến khả năng hình thành Cần tránh xa khu vực nhóm cơ mông sâu. Có lẽ vì đó là vị trí có nhiều tĩnh mạch đi qua.
- Việc tiêm mỡ ghép chỉ nên giới hạnởvùng tổchức dưới da và các lớp cơ nông.
- Kích thước canuyn vào khoảng 1mm hoặc hơn.
- Nên giữ canuyn song song với bề mặt mông để tránh đưa mỡ vào các tổ chức sâu phía dưới. Nguy cơ tử vong ước tính khoảng 1:3000; tuy nhiên con số này không chính xác vì sự hạn chế trong thiết kế nghiên cứu. Có điều họ tin rằng thực tế tỉ lệ này còn cao hơn nhiều.
9. NÂNG MÔNG BẰNG IMPLANT
Thủ thuật implant lần đầu tiên được mô tả và thực hiện bởi Bartels và các đồng nghiệp của ông vào năm 1969. Tuy nhiên đây lại là implant ngực, và các túi ngực thì không thể chịu được áp lực ở vùng mông nên chúng không thể áp dụng cho vùng này được. Và những túi silicon vỏ mỏng cứ thế bị loại bỏ dần khỏi suy nghĩ sẽ dùng nó để nâng mông. Trong khoảng thời gian đó, các bệnh viện liên tục báo cáo những trường hợp bục vết mổ, lộ vật implant hoặc thải ghép. Lúc này các bác sĩ đã nhanh chóng chuyển sang loại mô cấy gel silicon với vỏ dày hơn. Ở Mỹ thì khác, do lệnh cấm nâng ngực bằng gel silicon và các quy định của FDA, những loại túi ngực này không được phép sử dụng. Thay vào đó họ dùng loại sili- cone rắn nhưng đàn hồi tốt với một lớp cấu trúc bề mặt đặc biệt. Kết cấu bề mặt này khác nhau tùy theo công nghệ của các nhà sản xuất.
Do có sự khác biệt đáng kể về quan niệm thẩm mỹ ở các vùng khác nhau nên yêu cầu của bệnh nhân cũng có sự khác biệt. Những điều này ảnh hưởng tới số lượng bệnh nhân, kích thước mô cấy và loại mô cấy trong các công bố. Và như vậy, tỉ lệ biến chứng gặp phải cũng khác nhau, nên rất khó khăn trong việc ngoại suy kết quả từ 1 quần thể cho toàn bộ dân số.
Có ba vị trí chính để đặt mô cấy là lớp dưới cân, trong cơ và dưới cơ. Dựa trên khảo sát của Mo- fid và cộng sự (19 người trả lời), 68% số họ sử dụng kỹ thuật im- plant ở trong cơ. Một phân tích gần đây về tất cả các nghiên cứu của Sinno và đông nghiệp cho thấy tỉ lệ biến chứng là 62.1% đối với im- plant dưới cân, 28.1% với dưới cơ và 8.8% với implant trong cơ.
Một hạn chế đáng kể của các nghiên cứu này là hầu hết chúng không liệt kê kích thước mô im- plant. Vì các kỹ thuật khác nhau có những hạn chế khác nhau tùy thuộc vào kích thước mô implant, nên thật khó để đưa ra đánh giá chi tiết. Kỹ thuật cấy dưới cân cho phép sử dụng những loại mô cấy lớn nhưng bù lại mô cấy không được bảo vệ tốt bằng các khối cơ như trong 2 kỹ thuật còn lại. Hơn nữa tỉ lệ xuất hiện bướu huyết thanh cũng ít hơn ở hai kỹ thuật cấy trong và dưới cơ, có thể bởi vì ít phạm vào tổ chức dưới cân hơn.
Tỉ lệ biến chứng chung cũng khác nhau đáng kể giữa các kỹ thuật. Chúng dao động trong khoảng từ8-10% (với sốlượng bệnh nhân nhỏ) cho tới 30%. Điều này một lần nữa có thể là do sự khác biệt giữa các kỹ thuật, kích thước mô cấy cũng như loại mô cấy được sử dụng.
10. NHIỄM KHUẨN
Tỉ lệ nhiễm khuẩn sau các thủ thuật nâng mông vào khoảng từ 1 đến 7%. Senderoff đã báo cáo các kỹ thuật giúp giảm tỉ lệ nhiễm khuẩn xuống 2% trong phẫu thuật nâng ngực, bao gồm dùng cồn sát khuẩn trước phẫu thuật, dùng xà phòng povidone/iod chà xung quanh vùng phẫu thuật, sau đó sát khuẩn lại bằng povidone/iod, tiếp tục dùng xăng vô trùng che phủ khu vực ô nhiễm để giảm thiểu tối đa nhiễm khuẩn từ hệ vi sinh vật trên da và cuối cùng là giảm thiểu tối đa việc tiếp xúc giữa mô cấy và da bệnh nhân.
Vi khuẩn phổ biến nhất gây nhiễm khuẩn sau phẫu thuật là Staph.aureus, xuất hiện ở 11/13 bệnh nhân trong nghiên cứu của Senderoff. E.coli được tìm thấy ở 1/13 số bệnh nhân. Không có ng- hiên cứu nào khác ghi nhận tình trạng nhiễm trùng nghiêm trọng, tương tự đối với ghép mỡ vùng mông.
11. BƯỚU HUYẾT THANH
Tỉ lệ bướu huyết thanh thay đổi từ 3.7% đến 19%. Senderoff đã báo cáo có thể giảm tỉ lệ bướu huyết thanh từ 9.09% xuống tới 2% bằng việc dùng mũi khâu quilting ở những bệnh nhân implant lớp dưới cân. Các nghiên cứu báo cáo đối với các kỹ thuật cấy trong cơ và dưới cơ thì hầu nhưBác sĩ không sử dụng dẫn lưu. Senderoff và Serra là những người duy nhất mô tả công dụng của mối khâu quilting.
Các nghiên cứu ở Hoa kỳ cho thấy tỷ lệ xuất hiện bướu huyết thanh cao hơn ở các khu vực Nam Mỹ và Trung Mỹ. Tuy nhiên, với số lượng bệnh nhân hạn chế và thiếu thông tin chi tiết về dụng cụ cấy ghép dẫn tới khó khăn cho việc xác định căn nguyên gốc rễ. Các nghiên cứu cần báo cáo đủ bao gồm loại mô cấy, vị trí mô cấy, có hay không việc sử dụng dẫn lưu và kết cấu mô cấy, sẽ giúp có đánh giá toàn diện về thủ thuật.
Hầu hết các nghiên cứu đều đồng ý rằng bướu huyết thanh là dấu hiệu của sự phát triển vết thương và do đó, việc quản lý bướu huyết thanh là rất quan trọng đối với sự thành bại của thủ thuật. Nói chung, Senderoff đề xuất hút áp lực âm trong vòng 1 tuần sau phẫu thuật (nếu không có thể đặt ống dẫn và hút thường xuyên). Kế hoạch tiếp theo tùy thuộc vào kết quả của việc hút dịch trong tuần đầu tiên này.
Các kỹ thuật cấy mô dưới cơ hoặc trong cơ được báo cáo với tỉ lệ gặp phải bướu huyết thanh thấp hơn, có thể do các thủ thuật này không phạm vào các lớp cân, nơi được cho là căn nguyên hình thành các bướu huyết thanh.
12. BỤC CHỈ VẾT MỔ
Tỉ lệ bục chỉ vết mổ thường được báo cáo là khoảng 30% – 40%. Đây là biến chứng phiền toái nhất cho cả bệnh nhân và bác sĩ. Biến chứng này làm tăng khả năng lộ vật cấy và buộc phải phẫu thuật lấy ra vì các lo ngại về vấn đề nhiễm khuẩn. Ngoài ra, điều này cũng làm việc quản lý sau phẫu thuật trở nên khó khăn hơn, khả năng tạo sẹo lồi, sẹo phì đại cũng vì thế mà gia tăng. Mendieta cũng đồng ý rằng biến chứng này là nỗi thất vọng của những người Bác sĩ phẫu thuật.
Một lần nữa, chúng tôi nhận ra rằng luôn có sự khác biệt lớn giữa các bác sĩ phẫu thuật ở Hoa Kỳ và các nước khác ở Trung Mỹ và Nam Mỹ. Họ báo cáo tỉ lệ xảy ra biến chứng bục chỉ vết mổ rơi vào khoảng từ 2-5% nhưng thường Hoa Kỳ cao hơn Trung, Nam mỹ. Ngoài ra, kích thước mô cấy cũng không được đề cập trong các nghiên cứu, nhưng họ tin rằng có sự khác biệt đáng kể giữa hai khu vực. Serra và đồng nghiệp của cô thì lại cho rằng kích thước vật cấy không hề quan trọng trong việc quyết định khả năng xảy ra biến chứng. Thay vào đó, họ tin rằng sự phát triển của các bướu huyết thanh mới quyết định khả năng xảy ra bục chỉ. Tuy nhiên, trong bài báo không đề cập đến kích thước vật cấy ở mỗi bệnh nhân mà chỉ nói chung chung là khoảng 300 cm3 cho mỗi người. Và họ chỉ sử dụng implant ở trong cơ, mà đây là thủ thuật buộc phải giới hạn kích thước mô cấy, đồng thời khả năng hình thành các biến chứng liên quan tới bục chỉ vết mổ cũng thấp. Việc thiếu thông tin về các kích cỡ mô cấy đã gây trở ngại cho các nhà đánh giá về sự khác biệt trong kich thước mô cấy giữa các khu vực. Mendieta tin rằng kích thước mô cấy được sử dụng ở Hoa Kỳ thường lớn hơn các nước ở khu vực Nam và Trung Mỹ, điều này đóng vai trò quan trọng trong việc tăng tỉ lệ bục chỉ vết mổ.
13. LOẠI BỎ MÔ CẤY
Tỉ lệ bệnh nhân phải loại bỏ mô cấy tỉ lệ thuận với lượng bệnh nhân bục chỉ vết mổ. Tỉ lệ nầy trong khoảng từ1.5 tới 30%. Hầu hết các Bác sĩ cho rằng chuyện này là do kích thước và loại mô cấy. Một bộ cấy ghép kích thước lớn đòi hỏi lực đẩy mạnh để đưa vào vùng ghép, vô tình làm tổn thương mô nhiều hơn và sức căng tại khu vực đó cũng lớn hơn.
Hầu hết các Bác sĩ đã cố gắng giải quyết vấn đề này bằng cách tìm ra mô cấy có kích thước phù hợp nhất với bệnh nhân, đồng thời đưa ra các khuyến cáo về việc hạn chế vận động sau phẫu thuật trong thời gian dài. Hơn nữa họ cần cố gắng giải thích với bệnh nhân ưu nhược điểm của từng phương pháp, cũng như những rủi ro về bục chỉ vết mổ hay hấp thu mỡ để bệnh nhân có thể hoàn toàn hài lòng với kích thước vùng mông sau phẫu thuật. Ngoài ra bệnh nhân có thể được thực hiện nâng mông hai giai đoạn, bao gồm giai đoạn 1 với một lượng mô nhất định và giai đoạn 2 với mô cấy lớn hơn để tránh tình trạng căng quá mức.
14. CO KÉO BAO XƠ
Tình trạng co kéo bao xơ để nâng mông là một biến chứng hiếm gặp. Sinno và đồng nghiệp báo cáo tỷ lệ này là 0.55% (1 bệnh nhân duy nhất sau cấy 2 năm). Đây là một tổng hợp dựa trên đánh giá của tất cả bài báo đã xuất bản tại thời điểm đó. Và cũng là biến chứng chưa được ghi nhận ở bất cứ nghiên cứu nào khác.
Cần phải nghiên cứu thêm để xác định tại sao lại có sự khác biệt như vậy giữa nâng ngực và nâng mông. Biến chứng này cũng xảy ra với các bn ở khu vực Trung và Nam mỹ vì ở đây họ được sử dụng túi nâng là gel silicon – một loại túi chuyên dụng nâng ngực. Một điều cần chú ý là các vị trí cấy ghép như ở dưới cơ, dưới cân hoặc trong cơ đều không có sự khác biệt lớn trong tỉ lệ gây co kéo bao xơ. Với bất kể vị trí nào thì tỉ lệ này hầu như không thể nào xác định chính xác được.
15. BIẾN CHỨNG KHÁC
Các biến chứng khác sau cấy bao gồm – khối máu tụ 0.63%, đau thần kinh hông to 1%, hai bên không đối xứng, implant không đúng vị trí, vật implant bị xoay, và phải chỉnh sửa vật implant. Tỉ lệ này rất khác nhau phụ thuộc vào vị trí cấy ghép. Nói chung, các kỹ thuật cấy trong cơ và dưới cơ ít bị xoay vật implant hơn nhưng lại có tỉ lệ vật implant không đúng vị trí cao hơn.
16. DI CHỨNG
Thật không may, không có nghiên cứu nào theo dõi bệnh nhân trong một thời gian dài. Biến chứng phổ biến nhất là sa và xoay khối implant. Cả hai biến chứng này đều phổ biến nhưng ít được báo cáo. Mặc dù tỷ lệ để lại di chứng chưa được báo cáo cụ thể, nhưng có sự đồng thuận chung rằng chúng vẫn tồn tại. Các giải pháp cho những di chứng này thường rất khó. Tốt nhất nên loại bỏ mô cấy và đặt lại sau 3-6 tháng sau đó. Các tài liệu cho thấy rằng các di chứng thường gặp ở những bệnh nhân cấy dưới cân hơn là cấy trong cơ hoặc dưới cơ.
17. NÂNG MÔNG BẰNG MỠ TỰ THÂN
Các báo cáo đầu tiên về việc sửdụng mô tự thân để nang ngực được mô tả bởi Pascal và Le louarn vào những năm 2002. Kỹ thuật này dường như có nhiều lợi ích hơn so với các kỹ thuật khác. Với mô tự thân bản chất là lượng mỡ dưới da dư thừa, đều là các cấu trúcđược tưới máu nhưng không thực sự cần thiết, chúng thường thừa thãi khắp cơ thể và cũng là tổ chức cần loại bỏ trong các thủ thuật thẩm mỹ khác. Đây giống như một công đôi ba việc. Tuy nhiên khi so sánh chúng với nâng mông cổ điển, vẫn có phần hạn chế. Đầu tiên, thủ thuật này chỉ có thể được áp dụng cho một nhóm nhỏ bệnh nhân thực sự cần thiết, chứ không phải dùng được cho tất cả bệnh nhân. Ngay cả ở những bệnh nhân có lượng da và mô mỡ thừa thãi, không phải ai cũng đủ điều kiện để thực hiện thủ thuật này theo đúng chỉ định. Thứ hai, những quy trình này có thể phải nghiên cứu, học tập và thực hành trong một thời gian dài trược khi được thực hiện chính thức, nên coi như một thử thách lớn đối với người Bác sĩ. Do đó mà chúng chỉ được áp dụng để hút mỡ hoặc tái tạo thành bụng ở những bệnh nhân muốn giảm cân khối lượng lớn mà thôi.
18. BIẾN CHỨNG CỦA NÂNG MÔNG BẰNG MỠ TỰ THÂN
Nhìn chung, tôi tin rằng biến chứng chính đến từ thủ thuật lấy tổ chức cấy ghép từ cơ thể (bao gồm da và mô mỡphía dưới). Tuy nhiên, dường như có sự gia tăng các biến chứng khi nhìn dưới góc độ khác.
Srivastava đã đánh giá lại những bệnh nhân sau thực hiện nâng mông bằng vật liệu tự thân so với những bệnh nhân không nâng mông mà chỉ cắt bỏ da và mô mỡ, thấy rằng tỉ lệ biến chứng lớn hơn (42.5% so với 19.7%). Tuy nhiên sự gia tăng này chỉ là do tình trạng bục chỉ vết mổ (30% với 10.6%). Tất cả các biến chứng khác như khối máu tụ, bướu huyết thanh, nhiễm trùng, hoại tử mô, thoát vị qua vết mổ và aBác sĩcess đường khâu – thì không có sự khác biệt quá lớn nào giữa hai nhóm. Điều này có vẻ phù hợp do sự gia tăng độ căng của vết mổ sau khi cấy. Colwell và Borud đã thử thay mỡ tự thân bằng chuyển vạt nhưng cũng không làm ảnh hưởng tới tỉ lệ xuất hiện các biến chứng. Các biến chứng thường gặp nhất là bục chỉ vết mổ và hoại tử mỡ.
Srivastava phát hiện ra rằng ở những bệnh nhân nặng cân, bất kể chỉ số BMI có bình thường hay không, đều liên quan đáng kể tới việc gia tăng các biến chứng – bục chỉ vết mổ. Schmitt cũng đã so sánh nâng mông bằng vật liệu tự thân với không nâng và thấy rằng những bệnh nhân nâng mông bằng vật liệu tự thân chiếm ưu thế (238 so với 42). Trong đó, bệnh nhân của họ bao gồm những người nâng bằng implant và nâng bằng mỡ. Đa số bệnh nhân là nâng bằng mô tự thân (76% với 5% với 4%). Một lần nữa, không có sự khác biệt giữa nhóm nâng và không nâng trong các biến chứng như khối máu tụ, bướu huyết thanh, nhiễm trùng, bục chỉvết mổvà tỉlệtổng các biến chứng.
Nhìn chung, tôi tin rằng các vấn đề với nâng mông bằng vật liệu tự thân thường là bục chỉ vết mổ và khả năng đạt được tính thẩm mỹ lý tưởng không quá cao.
19. TỔNG KẾT
Nâng mông đang dần trở thành thủ thuật phổ biến và điều này thúc đẩy các bác sĩ phẫu thuật thẩm mỹ nhanh chóng tích lũy kinh nghiệm và phát triển các kỹ thuật để đáp ứng mong đợi của bệnh nhân. Hiện tại 2 kỹ thuật chính là ghép mô mỡ và implant đều có những hạn chế đáng kể.
Ghép mô mỡ tự thân dường như có tỉ lệ tử vong cao gấp 75 lần so với phẫu thuật tạo hình thành bụng. Và chúng còn có xu hướng tăng dần lên theo thời gian. Các tổ chức cũng như cá nhân mỗi người Bác sĩ đang ra sức phát triển các hướng dẫn mới cho quy trình này dựa trên các căn nguyên cơ bản, Trong một cuộc trao đổi cá nhân với 1 Bác sĩ phẫu thuật người Co- lombia (Mauricio Herrera, MD) ông ấy đã ngừng thực hiện bất kỳ quy trình thẩm mỹ nâng mông bằng ghép mỡ nào có tỉ lệ tử vong cao. Nâng mông bằng implant cũng gặp phải nhiều vấn đề. Mặc dù rất hiếm khi xảy ra biến chứng nghiêm trọng nhưng nó có thể gây khó chịu cho Bác sĩ phẫu thuật khi thực hiến và bệnh nhân cũng không hài lòng sau phẫu thuật. Rủi ro lộ vật implant sẽ làm các Bác sĩ hạn chế lại phần kích thước mô cấy (để tránh nguy cơ bục chỉ, từ đó gây lộ vật implant). Việc đặt mô cấy vào vị trí trong cơ hoặc dưới cơ đòi hổi bệnh nhân và
Bác sĩ phải chấp nhận những hạn chế về tính thẩm mỹ lý tưởng, cũng như chỉ một phần mông được nâng lên.
20. TÀI LIỆU THAM KHẢO
1. American Society for Aesthetic Plastic Surgery 2013.
2. American Society for Aesthetic Plastic Surgery 2016.
3. Guerrerosantos J. Autologous fat grafting for body contouring. Clin Plast Surg 1996;23:619–31.
4. Restrepo JC, Ahmed JA. Large-volume lipoinjection for glu- teal augmentation. Aesthet Surg J 2002;22(1):33–8.
5. Peren PA, Gomez JB, Guerrero- santos J, et al. Gluteus augmenta- tion with fat grafting. Aesthetic Plast Surg 2000;24:412–7.
6. Cardenas-Camarena L, Lacou- ture AM, TobarLosada A. Com- bined gluteoplasty: liposuction and lipoinjection. Plast Reconstr Surg 1999;140(5):1524–31.
7. Gonzalez R, Spina L. Grafting of fat obtained by liposuction: tech- nique and instruments. Rev Bras Cir 1986;76:243–50.
8. Pedroza LV. Fat transplantation to the buttocks and legs for aes- thetic enhancement or correction of deformities: long-term results of large volumes of fat transplant. Dermatol Surg 2000;26(12):1145– 9.
9. Monreal J. Fat tissue as a perma- nent implant: new instruments and refinements. Aesthet Surg J 2003; 23(3):213–6.
10. Sinno S, Chang JB, Brownstone ND, et al. Determining the safety and efficacy of gluteal augmenta- tion: a systematic review of out- comes and complications. Plast Re- constr Surg 2016;137(4):1151–6.
11. Oranges CM, Tremp M, di Sum- ma PG, et al. Gluteal augmenta- tion techniques: a comprehensive literature review. Aesthet Surg J 2017;37(5):560–9.
12. Bruner TW, Roberts TL III, Nguyen K. Complications of but- tocks augmentation: diagnosis, management, and prevention. Clin Plast Surg 2006;33:449–66.
13. Kamal M, El-Ali TG. Assess- ment of the risk of systemic fat mobilization and fat embolism as a consequence of liposuction: ex vivo study. Plast Reconstr Surg 2006;117(7):2269–76.
14. Conde´-Green A, Kotamarti V, Nini KT, et al. Fat grafting for glu- teal augmentation: a systematic review of the literature and me- ta-analysis. Plast Reconstr Surg 2016;138(3):437e–46e.
15. Streit L, Jaros J, Sedlakova V, et al. A comprehensive in vitro com- parison of preparation techniques for fat grafting. Plast Reconstr Surg 2017;139:670e.
16. Carpaneda CA, Ribeiro MT. Study of the histologic alterations and viability of the adipose graft in humans. Aesthetic Plast Surg 1993;17:43–7.
17. Mentz HA. Fat emboli syndromes following liposuction. Aesthetic Plast Surg 2008;32:737–8.
18. Mofid MM, Teitelbaum S, Suissa D, et al. Report on mortality from gluteal fat grafting: recommenda- tions from the ASERF Task Force. Aesthet Surg J 2017; 37(7):796– 806.
19. Astarita DC, Scheinin LA, Sathyavagiswaran L. Fat transfer and fatal macroembolization. J Fo- rensic Sci 2015;60(2):509–10.
20. Wang HD, Zheng JH, Deng CL, et al. Fat embolism syndromes fol- lowing liposuction. Aesthetic Plast Surg 2008;32:731–6.
21. Ca´rdenas-Camarena L, Bayter JE, Aguirre-Serrano H, et al. Deaths caused by gluteal lipoinjection: what are we doing wrong? Plast Reconstr Surg 2015;136(1):58–66.
22. Coronado-Malago´n M, Viso- so-Palacios P,Arce-Salinas CA. Fat embolism syndrome secondary to injection of large amounts of soft tissue filler in the gluteal area. Aes- thet Surg J 2010;30(3):448–50.
23. Harrison D, Selvaggi G. Glu- teal augmentation surgery: indi- cations and surgical management. J Plast Reconstr Aesthet Surg 2007;60:922–8.
24. Gurd AR, Wilson RI. The fat em- bolism syndrome. Br J Bone Joint Surg 1974;56:408–16.
25. Bartels RJ, O’Malley JE, Doug- las WM, et al. An unusual use of the Cronin breast prosthesis. Case report. Plast Reconstr Surg 1969;44(5):500.
26. Nolte WJ, Olofsson T, Scherste´n T, et al. Evaluation of the Gurd test for fat embolism. J Bone Joint Surg Br 1974;56B(3):417–20.
27. Douglas WM, Bartels RJ, Baker JL. An experience in aesthetic but- tocks augmentation. Clin Plast Surg 1975;3(3):471–6.
28. Mofid MM, Gonzalez R, de la Pen˜a JA, et al. Buttock augmen- tation with silicone implants: a multicenter survey review of 2226 patients. Plast Reconstr Surg 2013;131(4):897–901.
29. Serra F, Aboudib JH. Gluteal implant displacement: diagnosis and treatment. Plast Reconstr Surg 2014;134(4):647–54.
30. Rosique RG, Rosique MJ, De Mo- raes CG. Gluteoplasty with autolo- gous fat tissue: experience with 106 consecutive cases. Plast Re- constr Surg 2015; 135(5):1381–9.
31. Serra F, Aboudib JH, Marques RG. Reducing wound complica- tions in gluteal augmentation surgery. Plast Reconstr Surg 2012;130(5):706e–13e.
32. Senderoff DM. Buttock augmen- tation with solid silicone implants. Aesthet Surg J 2011;31(3):320–7.
33. Andrade G, Coltro P, Farina Junior J, et al. Gluteal augmen- tation with silicone implants: a new proposal for intramuscu- lar dissection. Aesthetic Plast Surg2017;41(4):872–7.
34. Aboudib JH, Serra F, de Castro CC. Gluteal augmentation: tech- nique, indications, and implant selection. Plast Reconstr Surg 2012;130(4):933–5.
35. Senderoff DM. Aesthetic sur- gery of the buttocks using implants: practice-based recommendations. Aesthet Surg J 2016;36(5):559–76.
36. Mendieta C. Intramuscular glu- teal augmentation technique. Clin Plast Surg 2006;33:423–34.
37. Serra F, Aboudib JH, Cedrola JP, et al. Gluteoplasty: anatomic basis and technique. Aesthet Surg J 2010; 30(4):579–92.
38. Vergara R, Amezcua H. Intra- muscular gluteal implants: 15 years’ experience. Aesthet Surg J 2003; 23(2):86–91.
39. Pascal JF, Le Louarn C. Re- modeling bodylift with high lat- eral tension. Aesthetic Plast Surg 2002;26(3):223–30.
40. Srivastava U, Rubin JP, Gusenoff JA. Lower body lift after massive weight loss: auto-augmentation vs no augmentation. Plast Reconstr Surg 2015;135(3):762–72.
41. Centeno RF. Autologous gluteal augmentation with circumferential body lift in the massive weight loss and aesthetic patient. Clin Plast Surg 2006;33: 479–96.
42. Centeno RF, Mendieta CG, Young VL. Gluteal contouring sur- gery in the massive weight loss pa- tient. Clin Plast Surg 2008;35:73– 91 [discussion: 93].43. Colwell AS, Borud LJ. Autologous gluteal aug- mentation after massive weight loss: aesthetic analysis and role of the superior gluteal artery per- forator flap. Plast Reconstr Surg 2007;119(1):345–56.
Tham khảo thêm một số bài viết cùng chủ đề






![[Review] 5 loại kem chống nắng tốt nhất của nhà Skin Aqua Kem chống nắng của nhà Skin Aqua](https://benhvienthammyab.vn/wp-content/uploads/2023/01/kem-chong-nang-1-100x70.jpg)
![[Mách bạn] Top 6 dòng kem dưỡng ẩm nên dùng nhất hiện nay Các dòng kem dưỡng ẩm nên dùng](https://benhvienthammyab.vn/wp-content/uploads/2022/12/kem-duong-am-1-100x70.jpg)
![[Mách bạn] Top 10 loại serum trị thâm mụn được tin tưởng nhất hiện nay Top 10 serum trị thâm mụn tốt nhất hiện nay](https://benhvienthammyab.vn/wp-content/uploads/2021/11/serum-tri-tham-mun-1-100x70.jpg)

![[TỔNG HỢP] 7 cách trị mụn cám bằng cà chua hiệu quả tại nhà Có nên trị mụn cám bằng cà chua hay không?](https://benhvienthammyab.vn/wp-content/uploads/2021/09/tri-mun-cam-bang-ca-chua-1-100x70.jpg)

