Bài viết Sử dụng laser, IPL, và tần số điện RF trong trẻ hóa làn da người Châu Á được biên dịch từ Sách “Phẫu thuật thẩm mỹ khuôn mặt người Châu Á” của Tiến sĩ, Bác sĩ Jung I. Park.
Trẻ hóa da ở người châu Á khác với người da trắng trên nhiều phương diện. Ở các bệnh nhân câu Á, lão hóa da do ánh sáng đi kèm với các vấn đề sắc tố, nhưng ít các nếp nhăn chân chim. Tuy nhiên, bệnh nhân châu Á có hàm lượng melanin thương bì cao hơn nhiều và dễ tiến triển tăng sắc tố hậu viêm sau khi tái tạo bề mặt da bằng laser. Do vậy, tái tạo bề mặt da bằng laser ít được đảm bảo. Trẻ hóa da không xâm lấn thích hợp cho người châu Á hơn.
Trước khi bắt đầu điều trị, cần thiết làm rõ các mong đợi của bệnh nhân. Quy trình cho những bệnh nhân muốn cải thiện sắc tố da sẽ khác biệt rõ với quy trình dành cho những bệnh nhân muốn cải thiện cấu trúc da và giảm nếp nhăn.
1. Lợi ích và bất lợi của liệu pháp laser và ánh sáng cao tần
Các lợi ích và bất lợi của la- ser so với ánh sáng cao tần (IPL) được tóm tắt trong bảng 43-1.
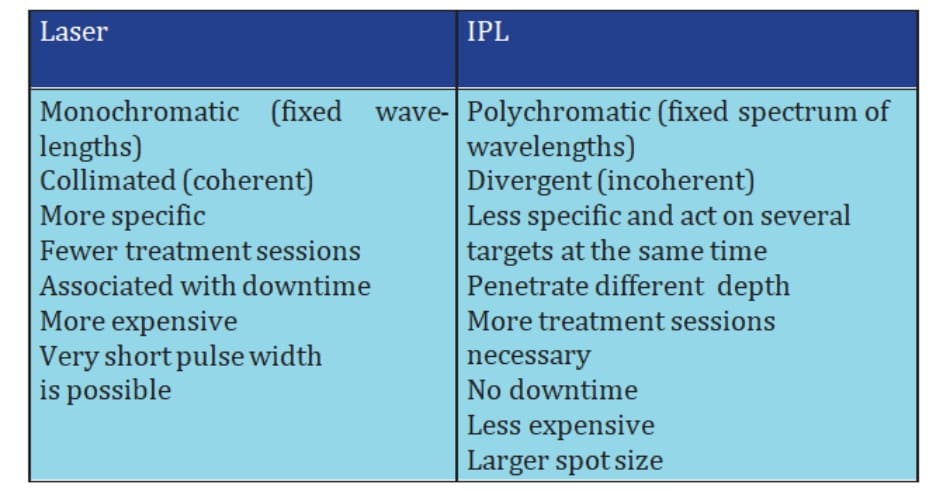
Các tia laser là chùm ánh sáng đơn xung và đặc hiệu cao. Các tia laser khác nhau sẽ mang những hiệu ứng mong muốn khác nhau, do đó lắp đặt một phòng laser đầy đủ cần một chi phí rất cao. Kích thước điểm của laser nhỏ hơn so với IPL và do đó tốn nhiều thời gian thủ thuật hơn. Tuy nhiên, độ dài xung ngắn (mức nano giây) có nhiều lợi ích, nhất là hiện diện sắc tố ở bì (ví đụ, xăm và nevus Ota), bởi vì nó cho phép sự khuếch tán nhiệt lượng giới hạn ở các tế bào không sắc tố. Bởi vì laser có tính chọn lọc, nên có thể dùng với tần suất cao hơn và đạt kết quả lâm sàng cao hơn mà không cần nhiều lượt điều trị. Tuy nhiên, khi sử dụng laser trị sắc tố thượng bì, mảng hồng ban có thể xuất hiện và khiến bệnh nhân giới hạn một số hoạt động thường ngày (hay còn gọi là “thời gian nghỉ”) bởi vì học có thể trông giống vừa mới trải qua phẫu thuật vùng mặt.
Ánh sáng cao tần là ánh sáng đa xung, do đó ít đặc hiệu hơn. Nó nhắm thẳng tới nhiều loại tế bào không sắc tố và có thể đi kèm với nguy cơ cao biến chứng. Để tránh tác dụng phụ, tần suất thấp được áp dụng, kéo theo “thời gian nghỉ” ít hơn, một ưu điểm đối với nhiều bệnh nhân. Bởi vì thiết bị này không đặc hiệu, nên cần nhiều đợt điều trị và giá thành có thể cao hơn. Tuy nhiên, nó có lợi về mặt kinh tế cho bác sĩ bời vì IPL có thể xử lý được nhiều tình trạng khác nhau. IPL không nên dùng để trị tăng sắc tố bì vì nguy cơ cao tạo sẹo do sự khuếch tán nhiệt. IPL chỉ nên dùng một cách cẩn thận để trị tổn thương mạch máu ở người châu Á, bởi vì lượng lớn melanin thượng bì sẽ làm thu hẹp vùng an toàn và tăng nguy cơ tác dụng phụ.
2. Sử dụng laser và ánh sáng cao tần trong điều trị sắc tố ở người châu Á
Một nghiên cứu trước đây đã đánh giá tổn thương da ở bệnh nhân Hàn Quốc độ tuổi 30 – 92 đã cho thấy những thay đổi về sắc tố là đặc điểm thừng gặp của lão hóa da ánh sáng ở người châu Á. Dày sừng tiết bã là sang thương sắc tố chính ở nam giới, và các đốm sắc tố đậm màu là đặc điểm chủ yếu ở phụ nữ.
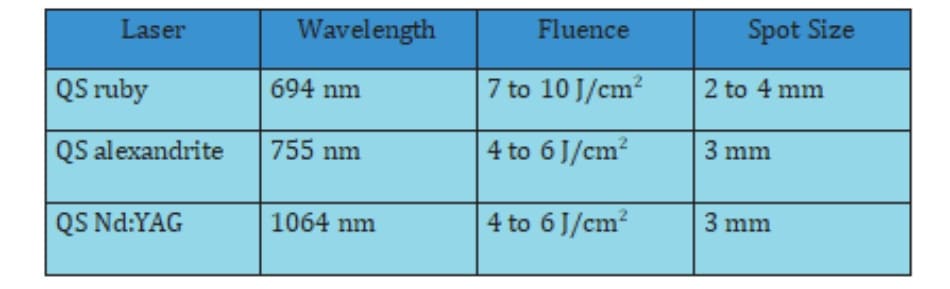
Trong 20 năm trước, laser Q-switched (QS) được dùng để trị các đốm sắc tố. Dù laser QS có hiệu quả, nhưng tăng sắc tố sau viêm hậu thủ thuật (PIH) vẫn xảy ra ở 10 – 20% bệnh nhân châu Á (hình 43-1). Có ý kiến rằng hiệu ứng nhiệt động này (đó là, sự thay đổi nhanh chóng của gradient nhiệt độ do sử dụng laser QS dẫn tới shcok nhiệt toàn bộ hoặc khu trú ở mục tiêu) là ngoài mong muốn, vì hầu hết laser QS được hấp thụ bởi he- moglobin cũng như melanin, dù ở mức độ thấp hơn. Điều này sẽ gây ra các chấm xuất huyết và viêm do PIH. Hơn nữa, hiệu ứng nhiệt quang và nhiệt động của laser QS có bước sóng dài (alexandrite và ruby) có thể dẫn tới những tổn thương không quá nặng của tế bào sắc tố nang lông và gây tăng sắc tố.

A, Trước laser.
B, Tăng sắc tố sau viêm sau khi dùng laser Nd:YAG QS 532 mm (năng lượng 1-1.5 J/cm2, vết chạm 3-4 mm).
Một nghiên cứu gần đây hé lộ rằng việc sử dụng chùm laser có bước sóng dài, chọn lọc sắc tố, như là neodymium: yttrium-al- uminium-garnet (Nd:YAG)/KTP 532 nm (độ rộng xung 2 mili giây) (hình 43-2) hoặc lasrr alexandrite bước sóng dài (độ rộng xung 3 ms) và IPL so với laser QS thì có nguy cơ PIH thấp hơn. Bằng cách chọn độ rộng xung (theo mili giây) phù hợp với thời gian thải nhiệt của thượng bì (10 mss), nguy cơ tổn thương nhiệt ở lớp bì được giảm thiểu.

A, Đốm sắc tố trước laser.
B, Biến mất sau điều trị bằng laser Nd:YAG bước sóng dài 532mm (năng lượng 9 J/cm2, vết chạm 2 mm, thời gian xung 2ms).
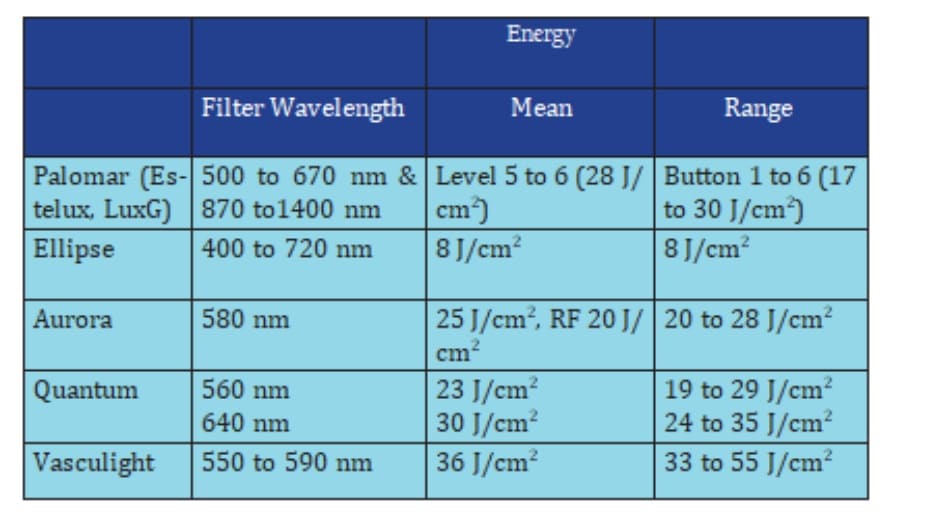
Phương pháp tiếp cận điều trị của tác giả là sử dụng laser Nd:YAG 532-nm (độ rộng xung 2 ms, vết chạm 2 mm, năng lượng 6.5 – 8 J/cm2) cho tới điểm end- point trên lâm sàng là màu xám tro. Cảnh báo bệnh nhân mảng nhẹ sau thủ thuật xuất hiện từ 5-7 ngày. Với các bác sĩ dùng laser QS thì có khuynh hướng dùng laser có mật độ năng lượng nhỏ nhất có thể và vết chạm nhỏ nhất (từ đó sẽ bảo tồn vùng thượng bì xung quanh) để làm trắng ngay lập tức. Ví dụ như với laser Nd:YAG QS 532-nm, vết chạm 2 mm với cường độ 0.9 – 1 J/cm2 nên được ưu tiên. Với một số thiết bị (như Versapulse, Lume- nis), cách này không thích hợp do vấn đề kỹ thuật. Khi đó tốt nhất là dùng mật độ năng lượng thấp nhất có thể. Tác giả khuyên nên thử trên vùng da nhỏ trước. Điều này không chỉ giúp đánh giá kết quả lâm sàng mà còn giúp bệnh nhân hiểu được quy trình thủ thuật và quan trọng với thời gian nghỉ sau thủ thuật. Nếu thời gian nghỉ là vấn đề quan trọng với bệnh nhân, IPL có thể được sử dụng. IPL có lợi trong việc cải thiện chất lượng da như kết cấu và sao mạch ở mặt. Thang đo đề nghị cho từng loại IPL được liệt kê trong bảng 43-2 (hình 43-3 và 43-4). Những hệ thống IPL mới hơn đưa ra nhiều lựa chọn nâng cao qua mật độ năng lượng đa dạng với độ dài bước sóng, cải thiện độ rộng xung, và công nghệ lọc. Những hệ thống dường như được cải thiện cả về hiệu quả lâm sàng lẫn độ an toàn (hình 43-5 và 43-6).

A, Đốm sắc tố trước điều trị.
B, Sau 7 đợt điều trị bằng IPL Vasculight (bước sóng lọc 590-645nm, năng lượng 45-60 J/cm2, thời gian 2.5-4 đối với T1-T3, trễ xung 20 ms).

A, Trước điều trị.
B, Sau 6 đợt điều trị bằng IPL Quantum (bước sóng lọc 560 nm, năng lượng 22- 27 J/cm2, thời gian 2.4-4.0 đối với T1-T2, trễ xung 15 ms).

A, Trước điều trị.
B, Sau 6 đợt điều trị bằng IPL Palomer Estelux (Lux G-G, bước sóng lọc 500-670 nm và 870-1400 nm, năng lượng 30 J/cm2, trễ xung 15 ms).

A, Trước điều trị.
B, Sau 1 đợt điều trị bằng IPL DOD Ellipse (bước sóng lọc 400 nm, năng lượng 8 J/cm2, thời gian xung 2.5 ms, trễ xung 10 ms).
Trong tất cả ca bệnh, một steroid hoạt động trung bình sẽ phối hợp với kháng sinh (ví dụ mometasone furoate và axit fusid- ic) được bôi lên da ngay sau phẫu thuật để giảm nguy cơ PIH. Chống nắng, tránh ánh sáng mặt trời, và dùng kem dưỡng trắng da 2 tuân trước và sau bất kì thủ thuật la- ser/ IPL nào, nhằm hạn chế nguy cơ PIH.
Dát giống bớt Ota hai bên mắc phải (ABNOM), hay dát Hori, là một tình trạng thường gặp ở người châu Á; nó ảnh hưởng đến 0.8% dân số. Về mặt lâm sàng, nó biểu hiện là tình trạng tăng sắc tố màu xanh ở hai bên vùng má. Những vùng khác cũng coq thể bị ảnh hưởng, bao gồm vùng thái dương, đỉnh mũi, cánh mũi, mí mắt, và vùng trán. Không như Ne- vus Ota, mảng sắc tố trong ABNOM xuất hiện đối xứng hai bên, khởi phát muộn trên người trưởng thành, và không liên quan niêm mạc. Các loại laser QS khác nhau cho thấy hiệu quả trong điều trị tình trạng này bao gồm laser ruby QS, laser alexandrite QS, và laser Nd:YAG 1064-nm QS. Thang đo lâm sàng và endpoint khuyến cáo được liệt kê trong bảng 43-3 (hình 43-7). Tình trạng này dường như kháng trị với laser hơn là nevus Ota. Nguy cơ rối loạn sắc tố cao, với PIH được báo cáo từ 7-73% số ca. Một số đo lường có vẻ quan trọng trong việc cải thiện kết quả lâm sàng; những yếu tố này được liệt kê trong bảng 43-4.

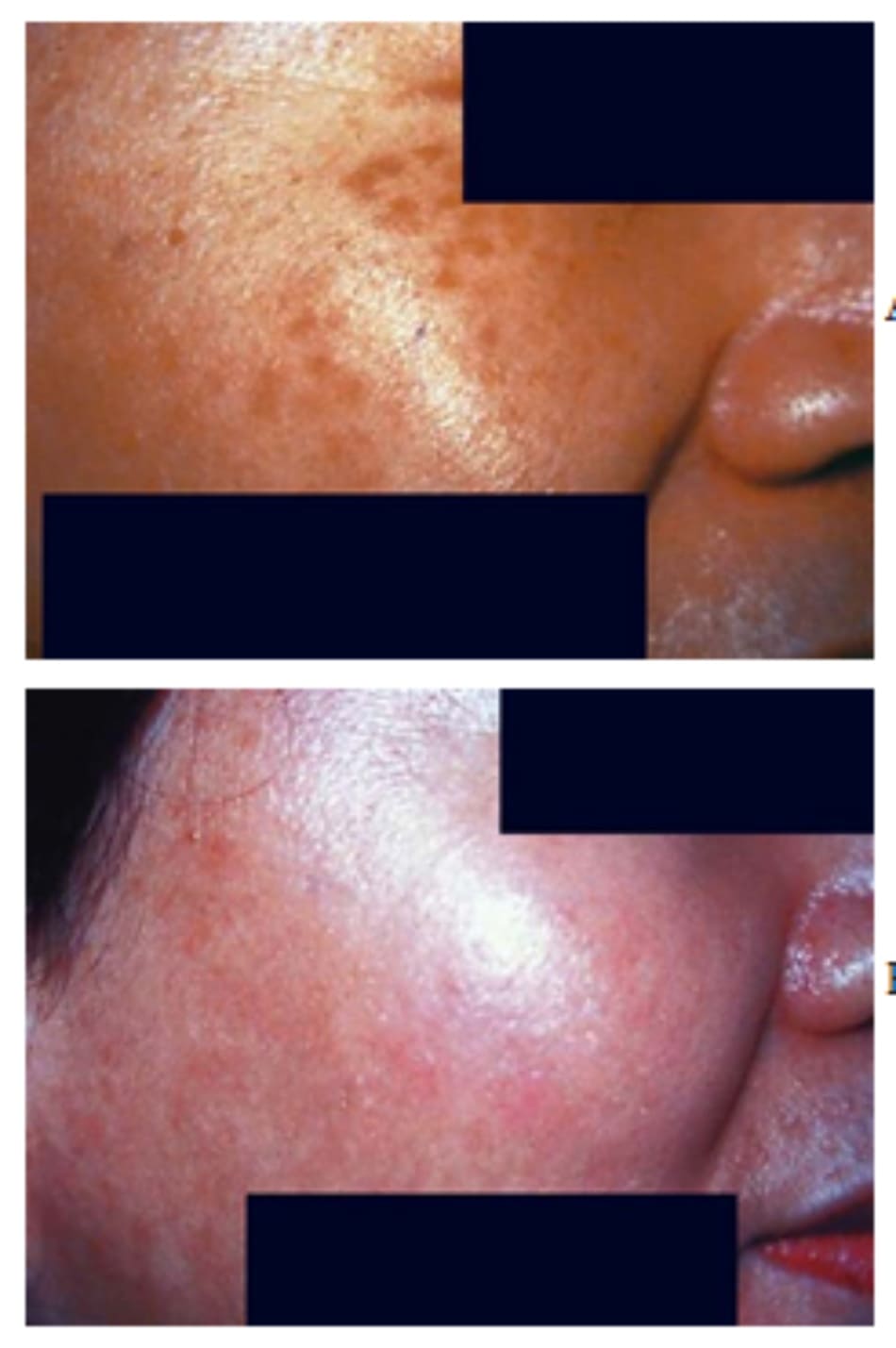
A, ABNOM trước laser.
B, Biến mất hoàn toàn sau laser QS alexandrite (mật độ năng lượng 6-8 J/cm2).
3. Trẻ hóa da xâm lấn và không xâm lấn, và Tái tạo bề mặt da phân đoạn
Người châu Á có xu hướng ít nếp nhăn hơn. Hơn nữa, tác dụng phụ ngắn hạn đi kèm với tái tạo da bằng laser, như hồng ban và PIH, là những điều mà thủ thuật này không phù hợp khi điều trị lão hóa da ánh sáng. Mặc dù trẻ hóa da không xâm lấn được dùng để trị sẹo mụn, mức độ cải thiện vẫn chỉ trải dài từ nhẹ đến trung bình. Kết quả là, tái tạo bề mặt da bằng laser kết hợp với các biện pháp thủ thuật như tách sẹo hay sinh thiết bấm vẫn là lựa chọn điều trị cho kết quả lâm sàng tối ưu. Bệnh nhân bị mụn được điều trị isotret- noin trong 6 tháng trước đó không nên tái tạo da bằng laser.
Trong thực hành lâm sàng của tác giả, sinh thiết bấm 2-mm với các sẹo mụn sâu, rỗ được thực hiện 2 tuần trước khi tái tạo da bằng laser. Với tái tạo da bằng laser, bệnh nhân được kê thuốc kháng virus toàn thân (famciclo- vir 250 mg dung dịch hòa tan) và kháng sinh toàn thân (cefuroxim 250 mg dung dịch hòa tan) trong 48 giờ trước thủ thuật laser và cho tới khi hoàn tất quá trình lành thượng bì. Bệnh nhân được kê di- azepam (10 mg) và thuốc kháng viêm giảm đau 1 tiếng trước thủ thuật laser, thực hiện dưới gây tê vùng và tiêm phồng gây tê khu trú. Ba lượt laser CO2 được thực hiện, sau đó là 1 lượt laser Erbium YAG (hình 43-8). Băng kín trong 48 giờ, sau đó là băng hở. Theo dõi mỗi ngày cần thiết để chắc chắn nhiễm khuẩn không xảy ra.
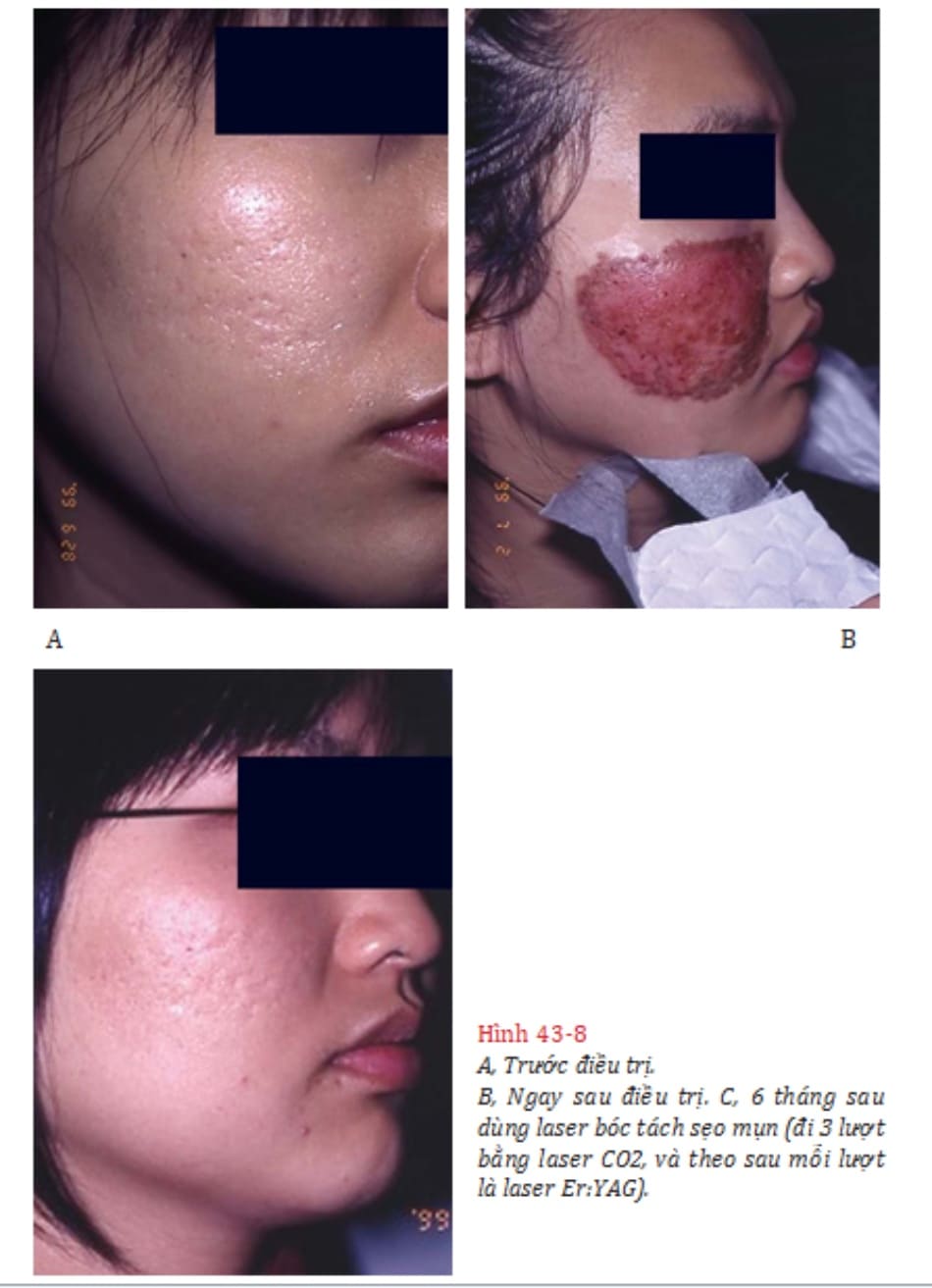
A, Trước điều trị.
B, Ngay sau điều trị. C, 6 tháng sau dùng laser bóc tách sẹo mụn (đi 3 lượt bằng laser CO2, và theo sau mỗi lượt là laser Er:YAG).
Trẻ hóa da không xâm lấn, có nguy cơ thấp tác dụng phụ và thời gian nghỉ ít, đã tạo nên sức hấp dẫn với các bệnh nhân châu Á. Nhiều loại laser đã được sử dụng. Laser điều trị mạch máu (laser màu xung và laser Nd:YAG 532) tác động lớp nhú mạch lớp bì và do đó dẫn đến tổn thương vi mạch. Bởi vì hàm lượng melanin thượng bì cao ở da người châu Á, laser mạch máu nhiều khả năng gây ra tác dụng phụ. Hơn nữa, bởi vì mela- nin thượng bì là một đối tượng thể màu cạnh tranh với hemoglobin, thang đo tối ưu trong điều trị trẻ hóa da không xâm lấn cho người châu Á khi dùng laser mạch máu vẫn chưa được xác định. Tia hồng ngoại (1064 đến 1540 nm) mục tiêu vào nước, và hiệu ứng quang nhiệt của chúng, tạo ra kết quả tương tác laser – mô, dẫn tới tăng nhiệt độ lớp bì. Hậu quả là colla- gen kết chặt lại, tăng hoạt động tạo sợi, và tăng tạo collagen. Các laser có bước sóng dài hơn này phù hợp hơn cho trị liệu trẻ hóa da không xâm lấn ở châu Á bởi vì bước sóng dài hơn sẽ ít đi kèm với tác động vào melanin thượng bì.
Một nghiên cứu gần đây cho thấy laser Nd:YAG 1064 trong độ dài xung mili giây và laser bước sóng dài 532-nm KTP được dùng điều trị thành công trẻ hóa da không xâm lấn trên người châu Á. Mật độ năng lượng nằm trong khoảng 7 – 15 J/cm2 ở độ dài xung 7 – 20 mili giây với vết chạm 2mm,và 6 – 15 J/cm2 và độ dài xung 30– 50 mili giây với vết chạm 4mm khi dùng laser KTP. Mật độ năng lượng của laser Nd:YAG được đặt ở mức 24-30 J/cm2, vết chạm 10 mm và mức 30 J/cm2 cho máy scan SmartScan Plus. Những thiết bị này truyền tải được độ dài xung 30 – 65 mili giây.
Một nghiên cứu khác kết luận rằng, laser Nd:YAG 1320-nm dung nạp tốt trên bệnh nhân châu Á và tạo ra sự cải thiện trung bình, ảnh hưởng không nhận biết một cách chủ quan trên bệnh nhân và được xác định khách quan bởi mô học và đo độ căng bề mặt da. Những thanh đo và kỹ thuật sử dụng được liệt kê trong bảng 43-5.
Laser diode 1450-nm có xu hướng làm tăng nguy cơ PIH; do đó việc sử dụng nó trên bệnh nhân châu Á bị giới hạn. từng có ý kiến cho rằng tổng thời gian phun chất làm lạnh ở mức 60 mss chịu trách nhiệm cho tỉ lệ cao PIH. Tuy nhiên, thậm chí với thời gian phun lạnh ngắn hơn (40 mss), một ng- hiên cứu gần đây về việc sử dụng nó trong điều trị sẹo mụn phì đại ở bệnh nhân châu Á đã kết luận rằng 5% nguy cơ PIH là quá cao đối với một thủ thuật thẩm mĩ.
Laser Erbium 1540-nm là một hệ thống laser hồng ngoại bước sóng dài được dùng trong trẻ hóa da không xâm lấn. Lợi ích của nó so với các loại laser khác trong dải sóng hồng ngoại đó là không gây đau. Tuy nhiên, thiếu điểm endpoint lâm sàng là một bất lợi. khi dùng các loại laser này, tác giả dùng 5 đợt sóng 10 J/cm2 để trị hầu hết vùng mặt trừ vùng quanh ổ mắt, nơi đây chỉ dùng 3 đợt sóng 10 J/cm2 (hình 43-9).
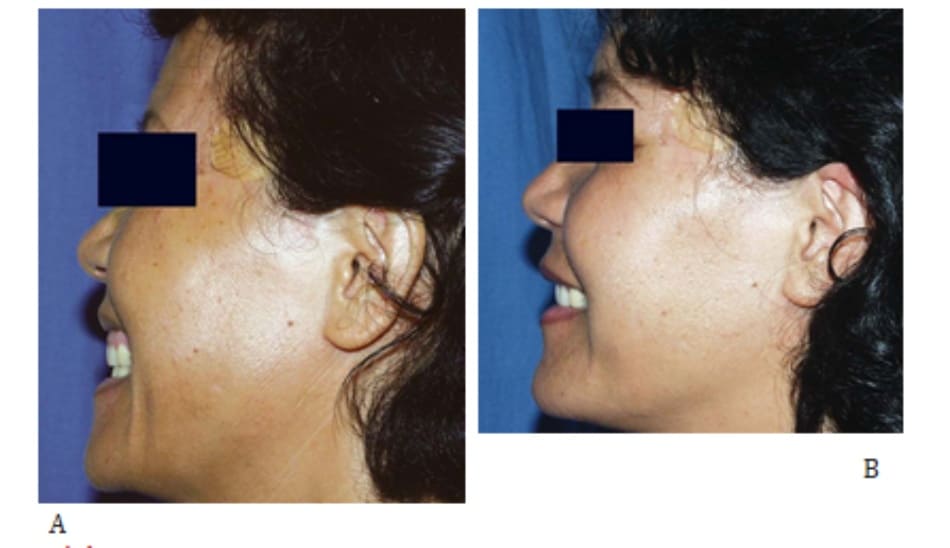
A, Trước điều trị.
B, Sau 4 đợt điều trị laser Aranis (1540 nm, năng lượng 10 J/xung x 5 xung; quanh mắt: 30 J cho mỗi 10J/xung x 3 xung).
Tái tạo bề mặt da phân đoạn là một bước tiến mới trong công nghệ laser, liên quan đến việc sử dụng laser 1540-nm và dùng thiết bị scan vi tính để tạo ra các vi điểm tổn thương nhiệt bao quanh mô da bình thường. Những dữ liệu sơ bộ từ bệnh nhân châu Á cho rằng PIH không phải là vấn đề. Cần thiết có những nghiên cứu rộng và sâu hơn về vai trò của nó trong điều trị lão hóa da ánh sáng trên người châu Á.
Sóng cao tần đặc biệt khác với thủ thuật laser: thay vì mục tiêu vào một thể sắc tố riệng lẻ, thì nó lại liên quan đến đường đi của dòng điện tích gây ra sự tăng nhiệt mô theo thể tích. Mức độ tăng nhiệt của mô nào phụ thuộc vào kháng trở của nó với sự chuyển động của electron. Để bảo vệ thượng bì, làm mát da đồng thời là điều cần thiết. Lợi ích của sóng cao tần đó là các bác sĩ có thể kiểm soát độ sâu và mức năng lượng chuyển tải bằng cách thay đổi kích cỡ điện cực, dòng điện và mức độ làm mát da. Tác động nhiệt không phụ thuộc vào kiểu da, là một lợi ích to lớn cho người châu Á. Hai loại thiết bị sóng cao tần dành cho trẻ hóa da không xâm lấn đều hiện hành. Sóng cao tần đơn cực liên quan đến việc sử dụng một điện cực ở phần thân mình cùng một điện cực cầm tay khác đi kèm thiết bị làm mát. Dữ liệu nhiệt độ chỉ ra mức độ sâu tản nhiệt đối với các hệ thống sóng cao tần là khoảng 7 mm dưới bề mặt da. Nó được dùng hiệu quả để điều trị nếp nhăn quanh mắt, da nhão (hình 43-10) và xóa mờ nếp rãnh mũi má.
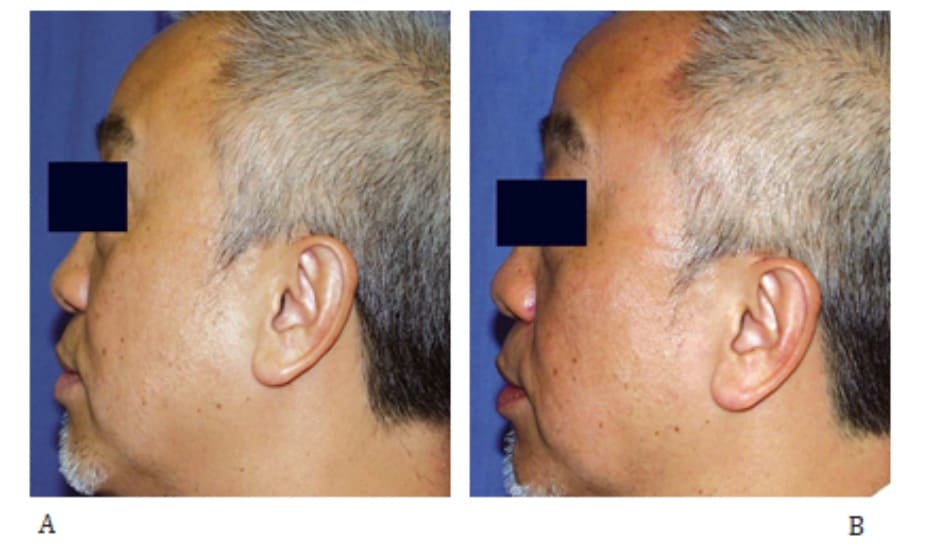
A, Trước điều trị.
B, 4 tháng sau điều trị RF (mức độ điều trị: 13.0 đến 15.0, một lượt).
Sóng cao tần lưỡng cực cho thấy 2 điện cực được cố định trong tay cầm và do đó, mức độ sâu tản nhiệt nông hơn rất nhiều. Để cải thiện hiệu quả lâm sàng, sóng cao tần lưỡng cực được dùng phối hợp với IPL (hình 43-11) hoặc laser trong trẻ hóa da không xâm lấn, triệt lông và điều trị tổn thương mạch máu. Ý định phối hợp này tạo ra hiệu ứng nhiệt hợp đồng và do đó nâng cao hiệu quả. Các dữ liệu giới hạn so sánh những thiết bị phối hợp này với IPL hay laser đơn trị hiện hành, và nghiên cứu sâu hơn cần thiết để xác định vai trò của chúng trên người châu Á.

A, Trước điều trị.
B, Sau 6 đợt điều trị bằng IPL Aurora (bước sóng lọc 580 nm, bước sóng ngắn, RF = 20, năng lượng 20-28 J/cm2, 12% – 18% ISL).
Công nghệ điều biến quang sử dụng laser diode phát quang (LED) là một bước tiến gần đây. Dữ liệu gợi ý rằng nó hoạt động bằng cách gửi tín hiệu đến tế bào và do đó, dẫn tới sự thay thế chức năng tế bào, bao gồm tăng sản xuất col- lagen. Dữ liệu về hiệu quả cùa nó trên người châu Á hiện chưa có, nhưng dường như nó có hiệu quả khi phối hợp với các công nghệ không xâm lấn khác như IPL.
4. Kết luận
Lão hóa da ở bệnh nhân châu Á có xu hướng biểu hiện sắc tố. Laser bước sóng dài cùng IPL có thể loại trừ hiệu quả sắc tố thượng bì và có nguy cơ thấp bị tăng sắc tố sau viêm khi so với các loại la- ser QS. Sắc tố bì như ABNOM nên được điều trị bằng laser QS.
Laser bước sóng dài nên được dùng để cải thiện nếp nhăn và cấu trúc da ở bệnh nhân châu Á. Cả hai loại laser Nd:YAG 1320-nm và laser thủy tinh Erbium 1540- nm dường như có hiệu quả. Laser diode 1450-nm đi kèm vơi nguy cơ tăng sắc tố sau viêm và phải tránh. IPL có thể được dùng để cải thiện mọi khía cạnh của lão hóa da ánh sáng nhưng ít đặc hiệu hơn và do đó cần nhiều đợt điều trị. Những tiến bộ xa hơn bao gồm sóng cao tần, tái tạo da phân đoạn, và công nghệ điều biến quang có thể cải thiện kết quả lâm sàng trên bệnh nhân châu Á muốn trẻ hóa da.
5. Bibliography
- Chan HH, Alam M, Kono T, et al: Clinical application of lasers in Asians, Dermatol Surg 28:556- 563, 2002.
- Chan HH: Treatment of photoaging in Asian skin. In Rigel DS, Weiss RA, Lim HW, et al, eds: Photoaging, New York, 2002, Mar- cel Dekker, pp 343-364.
- Chan HH, Kono T: Laser treatment for ethnic skin. In Dover JS, Alam M, Goldberg D, ed: Procedures in cosmetic dermatology, vol 2: La- ser skin surgery, New York, 2005, Elsevier (in press).
6. Tài liệu tham khảo
1. Chung JH, Lee SH, Youn CS, et al: Cutaneous photodamage in Koreans: influence of sex, sun expo- sure, smoking, and skin color, Arch Dermatol 137:1043-1051, 2001.
2. Chan H: The use of lasers and intense pulsed light sources for the treatment of acquired pigmen- tary lesions in Asians, J Cosmet La- ser Ther 5(3-4):198-200, 2003.
3. Chan HH, Fung WKK, Ying SY, et al: An in vivo trial com- paring the use of different types of 532-nm neodymium:yttrium-alu- minum-garnet (Nd:YAG) lasers in the treatment of facial lentigines in oriental patients, Dermatol Surg 26:743-749, 2000.
4. Kunachak S, Leelaudomlipi P, Sirikulchayanonta V: Q-switched ruby laser therapy of acquired bi- lateral nevus of Ota–like macules, Dermatol Surg 25:938-941, 1999.
5. Polnikorn N, Tanrattana- korn S, Goldberg DJ: Treatment of Hori’s nevus with the Q-switched Nd:YAG laser, Dermatol Surg 26:477-480, 2000.
6. Lam AY, Wong DS, Lam LK, et al: A retrospective study on the efficacy and complications of Q-switched Alexandrite laser in the treatment of acquired bilateral ne- vus of Ota–like macules, Dermatol Surg 27:937-941, 2001.
7. Lee MW: Combination vis- ible and infrared lasers for skin rejuvenation, Semin Cutan Med Surg :288-300, 2002.
8. Chan HH, Lam LK, Wong DS, et al: Use of 1320-nm Nd:YAG laser for wrinkle reduction and the treatment of atrophic acne scar- ring, Lasers Surg Med 34:98-103, 2004.
9. Tanzi EL, Williams CM, Alster TS: Treatment of facial rhyt- ides with a nonablative 1450-nm diode laser: a controlled clinical and histologic study, Dermatol Surg 29:124-128, 2003.
10. Goh CL, Chua SH, Ang P, et al: Efficacy of smooth-beam, 1450-nm laser for treatment of acne scars in Asian skin, Lasers Surg Med S16:76, 2004.
11. Fournier N, Dahan S, Bar- neon G, et al: Nonablative remodel- ing: a 14-month clinical ultrasound imaging and profilometric evalu- ation of a 1540-nm Er:Glass laser, Dermatol Surg 28:926-931, 2002.
12. Herron GS, Tanner H, Sink RK, et al: Fractional resurfac- ing treatment of periorbital wrin- kles, Lasers Surg Med S16:72, 2004.
13. Ruiz-Esparza J, Gomez JB: The medical face lift: a nonin- vasive, nonsurgical approach to tis- sue tightening in facial skin using nonablative radiofrequency, Der- matol Surg 29:325-332, 2003.
14. Fitzpatrick R, Geronemus R, Goldberg D, et al: Multicenter study of noninvasive radiofrequen- cy for periorbital tissue tightening, Lasers Surg Med 33:232-242, 2003.
15. Sadick NS, Makino Y: Se- lective electrothermolysis in aes-thetic medicine: a review, Lasers Surg Med :91-97, 2004.
16. Weiss RA, McDaniel DH, Geronemus RG, et al: Nonablative, non-thermal light- emitting diode phototherapy of photoaged skin, Lasers Surg Med S16:92, 2004.
Tham khảo thêm một số bài viết cùng chủ đề






![[Review] 5 loại kem chống nắng tốt nhất của nhà Skin Aqua Kem chống nắng của nhà Skin Aqua](https://benhvienthammyab.vn/wp-content/uploads/2023/01/kem-chong-nang-1-100x70.jpg)
![[Mách bạn] Top 6 dòng kem dưỡng ẩm nên dùng nhất hiện nay Các dòng kem dưỡng ẩm nên dùng](https://benhvienthammyab.vn/wp-content/uploads/2022/12/kem-duong-am-1-100x70.jpg)
![[Mách bạn] Top 10 loại serum trị thâm mụn được tin tưởng nhất hiện nay Top 10 serum trị thâm mụn tốt nhất hiện nay](https://benhvienthammyab.vn/wp-content/uploads/2021/11/serum-tri-tham-mun-1-100x70.jpg)

![[TỔNG HỢP] 7 cách trị mụn cám bằng cà chua hiệu quả tại nhà Có nên trị mụn cám bằng cà chua hay không?](https://benhvienthammyab.vn/wp-content/uploads/2021/09/tri-mun-cam-bang-ca-chua-1-100x70.jpg)

